Клиническая картина
В течении истинной полицитемии выделяют три фазы:
- преполицитемическую – с пограничным или умеренным эритроцитозом;
- собственно полицитемическую – развернутая картина заболевания с выраженным эритроцитозом;
- постполицитемический миелофиброз с цитопениями, включая анемию, неэффективный гемопоэз, фиброз костного мозга, с экстрамедуллярным кровотечением и гиперспленизмом.
Специфическая симптоматика истинной полицитемии отсутствует, и различные ее проявления можно выявить у преобладающего числа больных. Наиболее распространены жалобы на усталость, кожный зуд, ночную потливость, боль в костях и суставах, лихорадку и снижение массы тела.
Кожный зуд – это особое неприятное субъективное ощущение, которое пациенты характеризуют как генерализованное чувство жжения, покалывания, пощипывания возникающее после контакта с водой (аквагенный зуд).
Перепад температуры, употребление алкоголя или физические упражнения могут вызывать усиление симптоматики, которые могут продолжаться около 40 мин и нередко сопровождаются агрессией, раздражительностью, депрессией и суицидальными мыслями.
Помимо того, у 35–45 % пациентов выявляется спленомегалия, которая является одним из проявлений прогрессирования заболевания. Спленомегалия приводит к появлению вторичных симптомов, таких как боль в животе, ощущение быстрого насыщения, потеря массы тела, тошнота. Увеличение селезенки может стать причиной компрессии органов брюшной полости, портальной гипертензии.
Симптоматика опухолевой интоксикации, причиной которой является истинная полицитемия, и спленомегалия выявляются у 70 % больных и приводят к снижению качества жизни.
Инструментом для полноформатной оценки симптомов у больных истинной полицитемией, которые позволяют провести оценку выраженность симптоматики интоксикации, являются опросники European Organisation for Research and Treatment of Cancer Quality of Life Questionnaire Core 30 (EORTC-Qol) и MPN-Symptom Assessment Form (MPN-SAF).
Лечение эритремии
Основные цели лечения эритремии следующие:
- Предотвращение образования тромбов и лечение уже развившихся тромбозов и тромбоэмболий.
- Снижение уровня опухолевой интоксикации и контроль связанных с этим симптомов (повышение температуры, кожный зуд, потеря веса).
- Снижение риска трансформации в острый миелобластный лейкоз или миелофиброз.
- Предупреждение развития осложнений при необходимости хирургических вмешательств или беременности.
Для оценки вероятности развития тромбозов при эритремии, проводят стратификацию риска по следующим критериям:
- Возраст старше 60 лет.
- Наличие тромбозов в прошлом.
- Сердечно-сосудистые факторы риска: артериальная гипертензия, лишний вес, диабет, гиподинамия.
Если у пациента нет перечисленных факторов, то его относят к группе низкого риска, при наличии сердечно-сосудистых факторов — к промежуточной, и при возрасте более 60 лет и/или наличии тромбозов в анамнезе выставляется высокий риск тромбоэмболических осложнений. Уровень тромбоцитов на риск развития тромбозов не влияет, но он играет определенную роль при развитии кровотечений. Для предотвращения развития тромбозов необходимо устранение сердечно-сосудистых факторов риска, а также назначение антиагрегантов.
Кроме того, для лечения эритремии применяются следующие методы:
- Удаление избытка эритроцитов в крови. Может осуществляться либо с помощью гемоэкскурсии (обычное кровопускание), либо эритроцитафереза (удаление непосредственно эритроцитов).
- Циторедуктивная терапия. Применяются цитостатики и интерфероны.
- Лечение осложнений уже развившихся тромбозов.
Гемоэкскурсии (кровопускание) при эритремии
Кровопускание применяется для уменьшения объема циркулирующей крови. Объем гемоэкскурсии составляет 250-500 мл за одну процедуру, после чего недостающий объем жидкости восполняют физраствором. Либо вторым вариантом является предварительная инфузия антиагрегантов вместе с физраствором в объеме, превышающем удаляемый объем крови. Сеансы проводят через день до достижения гематокрита до 40-45%. Пожилым пациентам сеансы выполняют 2 раза в неделю, либо снижают объем гемоэкскурсии.
Эритроцитоферез
Эритроцитаферез относится к методам экстракорпоральной детоксикации, который пришел на смену кровопусканию. В его основе лежит удаление эритроцитов с последующим возвратом плазмы и восполнением объема растворами кристаллоидов или коллоидов. За один сеанс можно удалить до 400 мл эритроцитов.
Препараты ацетилсалициловой кислоты
Препараты ацетилсалициловой кислоты, или аспирина, назначаются для предотвращения тромбических осложнений. Аспирин должен назначаться каждому больному эритремией при отсутствии противопоказаний. Если они есть, назначают клопидогель или тиклопидин.
Циторедуктивная терапия
Гидроксимочевина
Теоретически гидроскимочевина может применяться в рамках терапии первой линии у пациентов любого возраста. Но из-за того, что она обладает генотоксичностью и может спровоцировать лейкозогенный эффект, пациентам младше 50 лет и беременным женщинам такое лечение в рамках первой линии не рекомендуется. Также требуется отмена лечения при непереносимости и неэффективности терапии. Критерием непереносимости гидроксимочевины является наличие хотя бы одного из этих симптомов:
- Превышение гематокрита более 45% через 3 месяца после лечения гидроксимочевиной в дозировке 2000 мг/день.
- Отсутствие контроля миелопролиферации. Об этом может свидетельствовать уровень тромбоцитов более 400x10 9 и лейкоцитов выше 10x10 9 через 3 месяца лечения.
- Сохранение увеличенной селезенки (более 10 см ниже края реберной дуги) или невозможность устранения симптомов спленомегалии.
- Миелопения при применении минимальных дозировок препаратов — уровень тромбоцитов ниже 100x10*9 или гемоглобина ниже 100 мг/л.
- Язвы на голенях.
- Поражение кожи и слизистых оболочек.
- Нарушение работы ЖКТ.
- Пневмониты.
- Лихорадка.
Интерферон альфа
Интерферон альфа обладает высокой эффективностью в отношении эритремии и позволяет у части пациентов добиться молекулярного ответа. Также он хорошо купирует плеторальный синдром, снижая выраженность зуда. Однако его широкое применение ограничивает плохая переносимость. В основном его рекомендуют пациентам младше 50 лет.
Бусульфан
С помощью бусульфана возможен активный контроль эритремии, однако при длительном его применении повышается риск развития вторичных лейкозов. Поэтому его применяют у пациентов старше 70 лет при непереносимости гидроксимочевины и интерферонов.
Описание причин эритроцитоза
Превышение нормы эритроцитов в кровяной плазме называется эритроцитозом. В результате этого кровь начинает густеть и с трудом передвигается по капиллярам. Производство эритроцитов самопроизвольно повышается в организме тогда, когда в клетках снижается уровень кислорода. Нехватку кислорода может вызвать врожденная патология сердечной мышцы, сердечная недостаточность, гемоглобинопатия, хроническое обструктивное заболевание легких, чрезмерное курение.
Регулировать образование эритроцитов возможно при помощи определенных препаратов. К ним относятся анаболические стероидные средства, эритропоэтиновый белок и некоторые группы антибиотиков, предназначенные для лечения инфекционно-воспалительных процессов в кроветворении.
Следствием увеличения эритроцитов в кровяных клетках может стать обезвоживание, которое наступает в результате повышения температурных показателей в организме, возникновение рвотных рефлексов и жидкого стула. В процессе таких отклонений увеличивается концентрация эритроцитов, но количество их не меняется.
Диагностика
Диагностика болезни Вакеза носит комплексный характер. Чтобы установить факт наличия патологии, проводятся следующие мероприятия:
- общий и биохимический анализ крови;
- ультразвуковое исследование;
- пункция костного мозга;
- допплерография.
Анализ крови
Первым исследованием, которое проводят в отношении пациентов с подозрением на эритремию, является общий анализ крови. Забор биологического материала производится натощак, в отдельном кабинете. Медсестра протирает кончик пальца спиртом, после чего делает прокол и набирает несколько миллилитров крови.
Если человек страдает заболеванием, это обнаруживается по изменению нескольких показателей. На начальных стадиях эритремии происходит повышение гемоглобина, содержания эритроцитов, тромбоцитов и лейкоцитов. Поздние стадии характеризуются снижением показателей вследствие развития анемии.
Биохимия крови
Биохимический анализ крови применяется для определения следующих показателей:
- уровень билирубина (зависит от интенсивности разрушения эритроцитов);
- количество железа в крови;
- содержание мочевой кислоты;
- уровень печеночных проб (зависит от интенсивности разрушения клеток печени).
Забор крови производится натощак из вены. Медсестра перевязывает руку больного на 10-15 см выше локтевого сгиба и просит «поработать кулаком». Пациент сжимает и разжимает пальцы, что делает вены более крупными и облегчает выполнение процедуры. После этого в кожу, предварительно обработанную спиртовым раствором, вводится игла и производится забор крови.
Пункция костного мозга
Также болезнь Вакеза диагностируется с помощью пункции костного мозга. Процедура выполняется тонкой иглой без предварительного обезболивания. Врач прокалывает кожу и надкостницу, набирает в шприц 0,5-1 мл биологического материала и аккуратно выводит иглу. Место прокола закрывается тампоном, а сверху наклеивается пластырь.
Результаты исследования позволяют судить о наличии:
- клеток в костном мозге (их общего количества, соотношения клеток эритроидного, лейкоцитарного и тромбоцитарного ростков);
- фиброза — разрастания соединительной ткани;
- видоизмененных раковых клеток.
Важная информация: Какое влияние на организм имеет гиперкапния и как ее лечить
Процедура является несложной, но выполнять ее должен опытный врач в условиях операционной. Несоблюдение этого требования может привести к проколу грудины, сердца, легких и крупных кровеносных сосудов.
Лабораторные маркеры
Чтобы получить подробные сведения о функциональном состоянии системы кроветворения в костном мозге проводится определение:
- уровня эритропоэтина;
- общей железосвязывающей способности сыворотки крови.
УЗИ
Подозрение на болезнь Вакеза включает проведение УЗИ органов брюшной полости. Метод считается простым и безопасным, позволяет определить размеры и состояние внутренних органов (селезенки, печени).
Заболевание диагностируется при наличии следующих признаков:
- увеличение органов (из-за переполнения кровью);
- инфаркты в печени и селезенке;
- развитие фибротических процессов.
Допплерография
Еще одним методом, основанным на применении ультразвуковых волн, является допплерография. При этом излучение отражается от крови в изучаемых сосудах и поступает обратно в приемник. Это позволяет получить информацию о скорости кровотока в сосудах и диагностировать тромботические осложнения (инфаркты и инсульты внутренних органов). Отсутствие кровотока или его низкая скорость может свидетельствовать о наличии тромба, перекрывающего просвет сосуда.
Пределы нормальных значений
Что-что, а норму гемоглобина, пожалуй, можно и не расписывать. Это один из показателей, нормальные значения которого, не задумываясь, назовет большинство людей. Однако мы позволим себе напомнить, что норма у женщин слегка отличается от таковой у мужчин, что объяснимо с точки зрения физиологии, ведь женский пол ежемесячно теряет какое-то количество крови, а заодно и железо с белком.
Кроме этого, уровень гемоглобина не может оставаться неизмененным при беременности, и, хотя ткани плода, в основном, кислородом обеспечивает фетальный (НbF) гемоглобин, у матери его уровень немного (!) снижается тоже. Это происходит потому, что объем плазмы при беременности увеличивается, кровь разжижается (пропорционально снижению эритроцитов). Между тем, подобное явление считается физиологическим состоянием, поэтому о каком-то значительном падении уровня Hb, как о норме, речи быть не может. Таким образом, за нормальный гемоглобин в зависимости от пола и возраста принимают следующие значения:
- У женщин от 115 до 145 г/л (при беременности от 110 г/л);
- У мужчин от 130 до 160 г/л;
- У детей в норме содержание гемоглобина, как и у взрослых: перед рождением уже начинает синтезироваться HbA, который к году жизни практически заменяет фетальный гемоглобин, служивший ребенку во время внутриутробного развития.
Рассматривая гемоглобин, нельзя обойти вниманием другие показатели, свидетельствующие, в достаточной ли степени гемоглобин заполняет эритроциты, или они циркулируют налегке, без Hb. Цветовой показатель (ЦП), указывающий на степень насыщения, может иметь следующие значения:
Цветовой показатель (ЦП), указывающий на степень насыщения, может иметь следующие значения:
- 0,8 – 1, 0 (эритроциты нормохромные – нет проблем);
- Меньше 0,8 (гипохромные – анемия);
- Больше 1,0 (Er гиперхромные, причина?).
Кроме этого, о насыщении красных клеток крови пигментом, может свидетельствовать такой критерий, как СГЭ (среднее содержание Hb в 1 эритроците, которое при исследовании в автоматическом анализаторе обозначается МСН), его норма составляет от 27 до 31 пг.
Впрочем, гематологический анализатор считает и другие параметры, отражающие состояние красной крови (гематокрит, среднее содержание гемоглобина в эритроцитах, средний объем эритроцитов, показатель их гетерогенности и др.).
Почему изменяется уровень гемоглобина?
Уровень гемоглобина в некоторой мере зависит от:
- Времени года (осенью снижается, наверное, потому что люди собирают урожай и отдают предпочтение растительной пище),
- Характера питания: у вегетарианцев Hb ниже;
- Климата и рельефа местности (там, где мало солнца анемия встречается чаще, а в высокогорных районах гемоглобин повышается);
- Образа жизни (активные занятия спортом и интенсивная физическая работа в течение продолжительного времени повышают гемоглобин);
- Как ни странно, и чистый свежий воздух, и курение почти в одинаковой степени влияют на уровень Hb (они его увеличивают). Скорее всего, у курильщиков этот показатель включает измененный табачным дымом гемоглобин, так что у любителей расслабиться сигареткой вроде нет поводов для удовлетворения анализами, но есть возможность задуматься: что переносит гемоглобин в эритроцитах курильщика?
Способы лечения миеломной болезни
В настоящее время используют разные методы лечения, прежде всего лекарственную терапию, при которой препараты применяют в разных комбинациях.
-
Таргетная терапия с использованием лекарств (бортезомиб, карфилзомиб (не зарегистрирован в России), которые за счет влияния на синтез белков вызывают гибель плазматических клеток.
-
Терапия биологическими препаратами, такими как талидомид, леналидомид, помалидомид, стимулирует собственную иммунную систему бороться с опухолевыми клетками.
-
Химиотерапия циклофосфаном и мелфаланом, которые тормозят рост и приводят к гибели быстрорастущих клеток опухоли.
-
Кортикостероидная терапия (дополнительное лечение, которое усиливает эффект основных препаратов).
-
Бисфосфонаты (памидронат, золендроновая кислота) назначают для повышения плотности костной ткани.
-
Обезболивающие, в том числе наркотические анальгетики, применяют при сильных болях (очень частая жалоба при миеломной болезни), для облегчения состояния пациента применяют хирургические методы и лучевую терапию.
Хирургическое лечение требуется, например, для фиксации позвонков с помощью пластин или других приспособлений, так как происходит разрушение костной ткани, в том числе позвоночника.
После проведения химиотерапии часто проводят пересадку костного мозга, при этом наиболее эффективной и безопасной является аутологичная трансплантация стволовых клеток костного мозга. Для осуществления этой процедуры проводят забор стволовых клеток красного костного мозга. Затем назначают химиотерапию (как правило, высокими дозами противоопухолевых препаратов), которая уничтожает раковые клетки. После окончания полного курса лечения делают операцию по пересадке забранных ранее образцов, и в результате начинают расти нормальные клетки красного костного мозга.
Некоторые формы заболевания (прежде всего “тлеющая” миелома) не требуют срочного и активного лечения. Химиотерапия вызывает тяжелые побочные эффекты и в некоторых случаях — осложнения, а эффекты на течение болезни и прогноз при бессимптомной “тлеющей” миеломной болезни сомнителен. В таких случаях проводят регулярное обследование и при первых признаках обострения процесса начинают лечение
План контрольных исследований и регулярность их проведения врач устанавливает индивидуально для каждого пациента, и очень важно соблюдать эти сроки и все рекомендации врача
Питание при миеломной болезни
Рацион при миеломе должен быть разнообразным, содержать достаточное количество овощей и фруктов. Рекомендуют уменьшить потребление сладостей, консервов и готовых полуфабрикатов. Специальной диеты можно не придерживаться, но так как миеломе часто сопутствует анемия, то желательно регулярно есть продукты, богатые железом (постное красное мясо, сладкий перец, изюм, брюссельская капуста, брокколи, манго, папайя, гуава).
В одном из исследований было продемонстрировано, что употребление куркумы предупреждает резистентность к химиотерапии. Исследования на мышах показали, что куркумин может замедлять рост раковых клеток. Также добавление в пищу куркумы во время химиотерапии может несколько облегчить тошноту и рвоту.
Все изменения в диете нужно согласовывать с лечащим врачом, особенно во время химиотерапии.
Симптоматика
Симптомы эритремии напрямую зависят от стадии болезни. Но стоит также отметить, что некоторые признаки могут проявиться на ранней стадии и не исчезнуть до анемической.
Симптомы начальной стадии:
- гиперемия кожного покрова и слизистых оболочек. Наблюдается из-за возрастания концентрации красных кровяных телец в кровеносном русле. Гиперемия затрагивает абсолютно все участки тела. Гиперемия может быть выражена слабо, поэтому кожный покров будет не красным, а слегка розовым. Многие люди принимают такой оттенок за норму и не связывают его с прогрессированием какой-либо болезни;
- болевые ощущения в пальцах. Этот симптом проявляется в результате нарушения нормального обращения крови в сосудах мелкого калибра;
- головная боль. Этот симптом не относится к специфическим, но часто проявляется на начальной стадии эритремии.
Симптомы эритремической стадии:
- гепатомегалия;
- спленомегалия;
- усиление гиперемии кожи и слизистых;
- повышение АД;
- эритромелалгии;
- боли в суставных сочленениях;
- кожный зуд;
- некроз пальцев;
- инфаркт миокарда;
- на органах ЖКТ формируются язвы;
- тромботические инсульты;
- дилатационная кардиомиопатия;
- симптомы дефицита железа: нарушение пищеварения, расслаивание ногтевых пластин, сухость кожного покрова, снижение аппетита, появление болезненных трещинок в уголках рта и прочее.
Третья стадия начинает прогрессировать из-за того, что человеку не было проведено необходимое лечение на первой и второй стадии. Если развилась терминальная стадия, то прогноз неблагоприятный – она может закончиться летальным исходом. У пациента возникают такие симптомы:
- выраженная анемия. У человека бледнеют кожные покровы, отмечается общая слабость, возникает чувство нехватки воздуха. Он может падать в обморок;
- кровотечения. Могут проявляться спонтанно или даже при незначительной травматизации кожного покрова, суставных сочленений или мышечных структур. Представляют особую опасность для жизни больного, так как могут длиться несколько часов.
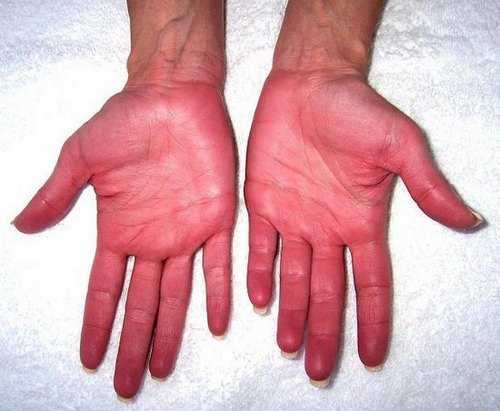 Проявление эритремии
Проявление эритремии
Как он проявляется?
Не дает особых проявлений и хронический гемолиз, сопровождающий некоторые болезни и существующий, как один из симптомов (серповидноклеточная анемия, лейкозы) – это вялотекущий процесс, где все терапевтические мероприятия направлены на основное заболевание.
Безусловно, каких-то признаков естественного гемолиза, как бы мы не старались, мы не увидим. Подобно другим физиологическим процессам, он запрограммирован природой и протекает незаметно.
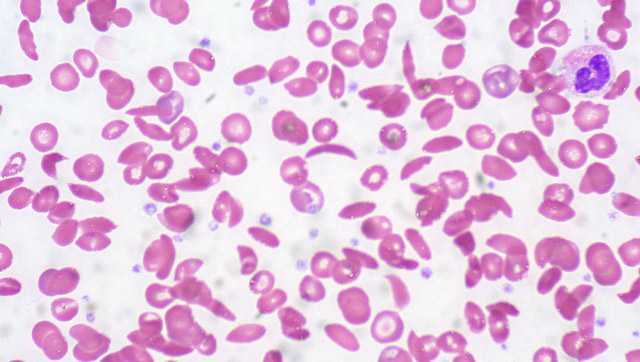
Разрушающиеся эритроциты неправильной формы при серповидноклеточной анемии
Неотложных и интенсивных мероприятий требует острый гемолиз, главными причинами которого являются:
- Переливание несовместимой по эритроцитарным системам крови (АВ0, резус), если пробы на совместимость не проводились или были проведены с нарушением методических рекомендаций;
- Острая гемолитическая анемия, вызванная гемолитическими ядами или имеющая аутоиммунный характер;
-
К состоянию острого гемолиза можно отнести и изоиммунную гемолитическую анемию при ГБН (гемолитическая болезнь новорожденных), с которой ребенок уже появляется на свет, а его дыхание лишь усугубляет ситуацию.
При развитии острог гемолиза жалобы больного будут присутствовать лишь при условии, что он находится в сознании и может сообщить о своих ощущениях:
- Резко сдавливает грудь;
- Во всем теле появляется жар;
- Болит в груди, животе, но особенно – в поясничной области (боль в пояснице – типичный симптом гемолиза).
К объективным признакам относят:
- Падение артериального давления;
- Ярко выраженный внутрисосудистый гемолиз (лабораторные исследования);
- Гиперемия лица, которая вскоре сменяется бледностью, а затем и цианозом;
- Беспокойство;
- Непроизвольное мочеиспускание и дефекация указывает на высокую степень тяжести состояния.
Признаки острого гемолиза у пациентов, проходящих курс лучевой и гормонотерапии или находящихся в состояния наркоза, стерты и не проявляются так ярко, поэтому могут быть пропущены.
Кроме этого, гемотрансфузионные осложнения имеют такую особенность: через пару часов острота процесса затихает, АД повышается, боли особо не беспокоят (остаются ноющие в пояснице), поэтому создается впечатление, что «пронесло». К сожалению, это не так. Спустя какое-то время все возвращается на круги своя, но только с новой силой:
- Повышается температура тела;
- Нарастает желтуха (склеры, кожа);
- Беспокоит сильная головная боль;
- Доминирующим признаком становится расстройство функциональных способностей почек: резкое уменьшение количества выделяемой мочи, в которой появляется много свободного белка и гемоглобин, прекращение выделения мочи. Результатом неэффективности лечения (или его отсутствия) на этой стадии является развитие анурии, уремии и гибель больного.
В состоянии острого гемолиза при проведении лечения больному постоянно берут анализы крови и мочи, которые несут нужную для врача информацию об изменениях в лучшую или худшую сторону. Со стороны крови наблюдается:
- Нарастающая анемия (эритроциты разрушаются, гемоглобин выходит в плазму);
- Тромбоцитопения;
- Высокий билирубин, как продукт распада эритроцитов (гипербилирубинемия);
- Нарушения в системе свертывания, что покажет коагулограмма.
Что касается мочи (если она есть), то даже по цвету уже можно увидеть признаки гемолиза (цвет красный, а иногда и черный), при биохимическом исследовании – гемоглобин, белок, калий.
Лечение
Пациенту назначается кровезамещающие растворы, заменное переливание крови (у новорожденных с ГБН), плазмаферез, вводятся гормоны, проводится процедура гемодиализа. Ввиду того, что ни при каких обстоятельствах ни сам больной, ни его родственники в домашних условиях с подобным состоянием не справятся, расписывать все схемы лечения нет особого смысла. К тому же принятие определенной тактики лечения осуществляется на месте, по ходу проведения всех мероприятий, опираясь на постоянный лабораторный контроль.






























