Хронический лимфолейкоз (ХЛЛ)
ХЛЛ — наиболее распространенная форма лейкемии среди взрослых в США и других западных странах.
Есть два его типа. Один прогрессирует медленно, и вызывает в организме высокие уровни характерных лимфоцитов, но лишь незначительно низкие уровни здоровых эритроцитов, тромбоцитов и нейтрофилов.
Другой тип прогрессирует быстрее и вызывает значительное снижение уровня всех здоровых клеток крови.
У людей с ХЛЛ лимфоциты часто выглядят полностью сформированными, но менее способны бороться с инфекцией, чем здоровые лейкоциты. Лимфоциты, как правило, накапливаются очень медленно, поэтому человек может долго болеть ХЛЛ, прежде чем у него появятся симптомы.
Что вызывает ХЛЛ?
Генетические факторы — наиболее вероятная причина. Другие факторы могут включать:
- облучение
- употребление табака
- воздействие бензола
На кого влияет ХЛЛ?
ХЛЛ у детей встречается редко. Обычно он развивается у взрослых в возрасте 70 лет и старше. Однако он также может повлиять и на людей в возрасте до 30 лет.
Симптомы
ХЛЛ обычно не вызывает ранних симптомов. Когда присутствуют симптомы, они могут включать:
- лихорадку с температурой выше 37,7 °C, которая длится более 2 недель без других признаков инфекции
- ночную потливость без признаков инфекции
- крайнюю усталость
- низкий аппетит
- необъяснимую потерю веса
Кроме того, у 50–90% людей с ХЛЛ увеличиваются лимфатические узлы.
Прогноз
Прогноз при хроническом миелолейкозе зависит от множества факторов, определяющим из которых является момент начала лечения (в хронической фазе, фазе активации или в период бластного криза). В качестве неблагоприятных прогностических признаков хронического миелолейкоза рассматривают значительное увеличение печени и селезенки (печень выступает из-под края реберной дуги на 6 и более см, селезенка — на 15 и более см), лейкоцитоз свыше 100x109/л, тромбоцитопению менее 150x109/л, тромбоцитоз более 500х109/л, повышение уровня бластных клеток в периферической крови до 1% и более, повышение суммарного уровня промиелоцитов и бластных клеток в периферической крови до 30% и более.
Вероятность неблагоприятного исхода при хроническом миелолейкозе возрастает по мере увеличения количества признаков. Причиной гибели становятся инфекционные осложнения или тяжелые геморрагии. Средняя продолжительность жизни пациентов с хроническим миелолейкозом составляет 2,5 года, однако при своевременном начале терапии и благоприятном течении заболевания этот показатель может увеличиваться до нескольких десятков лет.
Хронический миелолейкоз
Хронический миелолейкоз — это злокачественное миелопролиферативное заболевание, характеризующееся преимущественным поражением гранулоцитарного ростка. Может долгое время протекать бессимптомно. Проявляется склонностью к субфебрилитету, ощущением полноты в животе, частыми инфекциями и увеличением селезенки. Наблюдаются анемия и изменение уровня тромбоцитов, сопровождающиеся слабостью, бледностью и повышенной кровоточивостью. На заключительной стадии развиваются лихорадка, лимфоаденопатия и кожная сыпь. Диагноз устанавливается с учетом анамнеза, клинической картины и данных лабораторных исследований. Лечение — химиотерапия, радиотерапия, пересадка костного мозга.
Общие понятия
Система кроветворения основывается на созревании молодых клеток – тромбоцитов, эритроцитов и лейкоцитов в костном мозге. Параллельно с этим процессом происходит уничтожение старых клеток печенью и селезенкой.
Форменных элементов в крови столько же, сколько и плазмы. При этом самое большое количество приходится на белые кровяные клетки – лейкоциты. Они отвечают за реакцию организма на воздействие чужеродных агентов и соединений и позволяют поддерживать иммунную систему на должном уровне.
Неконтролируемая выработка большого количества лейкоцитов называется миелоидным лейкозом. Это опухолевое заболевание, которое сопровождается критическим увеличением в кровеносном русле незрелых форм. Со временем происходит распространение патологических форм клеток во все органы и системы организма, что вызывает прогрессирование болезни.
Классификация миеломной болезни
Болезнь неоднородна, можно выделить следующие варианты:
-
Моноклональная гаммапатия неясного генеза — это группа заболеваний, при которых избыточное количество В-лимфоцитов (это клетки крови, которые участвуют в иммунных реакциях) одного вида (клона) вырабатывают аномальные иммуноглобулины разных классов, которые накапливаются в разных органах и нарушают их работу (очень часто страдают почки).
-
Лимфоплазмацитарная лимфома (или неходжкинская лимфома), при которой очень большое количество синтезирующихся иммуноглобулинов класса М повреждает печень, селезенку, лимфоузлы.
-
Плазмацитома бывает двух видов: изолированная (поражает только костный мозг и кости) и экстрамедуллярная (накопление плазматических клеток происходит в мягких тканях, например, в миндалинах или носовых пазухах). Изолированная плазмацитома костей в некоторых случаях переходит во множественную миелому, но не всегда.
-
Множественная миелома составляет до 90% всех случаев заболевания и обычно затрагивает несколько органов.
Также выделяют:
-
асимптоматическую (тлеющую, бессимптомную миелому)
-
миелому с анемией, поражением почек или костей, т.е. с симптомами.
Код миеломы по МКБ-10: С90.
Моноцитарный криз при миелолейкозе
Касаясь темы моноцитарного криза, нужно отметить, что это достаточно редкое явление, в процессе которого появляются и разрастаются молодые, атипичные и зрелые моноциты в костном мозге и крови. По причине того, что костномозговые барьеры нарушены, на терминальной стадии заболевания в крови появляются осколки ядер мегакариоцитов. Одним из наиболее важных элементов терминальной стадии при моноцитарном кризе является угнетение нормального кроветворения (независимо от морфологической картины). Процесс болезни отягощается по причине развития тромбоцитопении, анемии и гранулоцитопении.
У некоторых больных может фиксироваться быстрое увеличение селезенки.
Лечение острого лейкоза
Лечение ОЛЛ обычно включает три основных этапа: индукцию, консолидацию и поддержание. Мы подробно опишем это ниже.
Лечение ОМЛ включает первые две фазы. Фаза индукции может включать лечение химиотерапевтическими препаратами цитарабином (Cytosar-U) и даунорубицином (Церубидин) или идарубицином (Идамицин). Врач также может порекомендовать препараты таргетного действия.
Индукция
Цель этой фазы — убить лейкозные клетки, вызывая ремиссию рака, с помощью химиотерапии.
Врач может порекомендовать:
- винкристин (Онковин)
- дексаметазон (Neofordex)
- преднизон (Deltasone)
- доксорубицин (Caelyx)
- даунорубицин (церубидин)
Больным, проходящим курс химиотерапии, может потребоваться частое посещение врача и провождение времени в больнице из-за риска серьезных инфекций и осложнений.
Эта фаза лечения длится около 1 месяца.
Укрепление
Даже если лечение привело к ремиссии, раковые клетки могут скрываться в организме, поэтому необходимо дополнительное лечение.
Фаза консолидации может включать прием высоких доз химиотерапии. Врач также может порекомендовать таргетные препараты или трансплантацию стволовых клеток.
Симптомы и признаки хронического миелолейкоза
Симптоматика хронического миелолейкоза характеризуется многообразием клинических проявлений и зависит от агрессивности течения и стадии заболевания. В целом может иметься несколько синдромов:
- Синдром опухолевой интоксикации. Проявляется неадекватной текущему состоянию слабостью, потерей веса, снижением аппетита. Может быть повышение температуры, повышенная потливость, зуд кожи, боли в костях.
- Синдром опухолевой пролиферации. Развивается при активном увеличении количества злокачественных клеток, инфильтрирующих печень и селезенку. При этом пациенты отмечают боль и тяжесть в левом боку.
- Анемический синдром — развивается при снижении количества эритроцитов и уровня гемоглобина. Проявляется слабостью, одышкой, повышенной утомляемостью при рутинных физических нагрузках. Может наблюдаться снижение давления, бледность кожи и слизистых, головокружение, тахикардия.
- Нарушения со стороны кровесвертывающей системы — тромбозы и геморрагии (кровотечения). Причиной тромбозов чаще всего оказывается тромбоцитоз (повышение уровня тромбоцитов выше 1000x10 9 /л). При этом могут возникать тромбофлебиты, инфаркты, инсульты. Геморрагические проявления характеризуются увеличением времени кровотечения после травмы, а также образованием петехиальной геморрагической сыпи. Развиваются они на фоне критического снижения уровня тромбоцитов.
Прогноз при остром миелобластном лейкозе
Относительно недавно смертность среди болеющих острым миелобластным лейкозом была гораздо выше, чем сейчас. Своевременное применение современных методов лечения с каждым годом значительно увеличивает процент выживших пациентов, которые возвращаются к полноценной жизни.
Если у вас возникли какие-либо подозрения относительно здоровья вашей кроветворной системы либо просто хотите провериться на онкологию – обращайтесь к нам, в медицинский центр ОН КЛИНИК. Основной принцип нашей работы – индивидуальный подход к каждому пациенту и следование наиболее современным стандартам.
Миелоидный нелимфобластный лейкоз
Родоначальниками клеток крови, которые образуются в костном мозге, являются стволовые клетки. При определенных условиях, процесс созревания стволовых клеток нарушается. Они начинают бесконтрольное деление. Этот процесс носит название миелоидный лейкоз. Чаще всего этому заболеванию подвержены взрослые люди. У детей он встречается крайне редко. Причиной миелоидного лейкоза является хромосомальный дефект (мутация одной хромосомы), который носит название «филадельфийская Rh-хромосома».
Болезнь протекает медленно. Симптомы выражены неясно. Чаще всего заболевание диагностируется случайно, когда анализ крови проводится во время очередного профосмотра и пр. Если возникло подозрение на лейкоз у взрослых, то выдается направление на проведение биопсического исследования костного мозга.
Фото: биопсия для диагностики лейкоза
Различают несколько стадий болезни:
- Стабильная (хроническая). На этой стадии в костном мозге и общем кровотоке количество бластных клеток не превышает 5%. В большинстве случаев больному не требуется госпитализации. Он может продолжать работать, проводя в домашних условиях поддерживающее лечение противораковыми препаратами в виде таблеток.
- Ускорение развития болезни, во время которого количество бластных клеток возрастает до 30%. Симптомы проявляются в виде повышенной утомляемости. У больного возникают носовые и десневые кровотечения. Лечение проводится в условиях стационара, внутривенным введением противораковых препаратов.
- Бластный криз. Наступление этой стадии характеризуется резким увеличением бластных клеток. Для их уничтожения требуется интенсивная терапия.
После проведенного лечения наблюдается ремиссия — период, во время которого количество бластных клеток возвращается к норме. PCR-диагностика показывает, что «филадельфийской» хромосомы больше не существует.
Большинство видов хронического лейкоза настоящее время успешно лечатся. Для этого группой экспертов из Израиля, США, России и Германии были разработаны специальные протоколы (программы) лечения, включающие лучевую терапию, химиотерапевтическое лечение, лечение стволовыми клетками и пересадкой костного мозга. Люди, которым поставлен диагноз лейкоз хронический, могут жить достаточно долго. А вот при остром лейкозе живут очень мало. Но и в этом случае все зависит от того, когда начат лечебный курс, его эффективности, индивидуальных особенностей организма и прочих факторов. Немало случаев, когда люди «сгорали» за несколько недель. В последние годы, при правильном, своевременно проведенном лечении и последующей поддерживающей терапии, срок жизни при острой форме лейкоза увеличивается.
Причины развития хронического лимфолейкоза
К возможным этиологическим факторам развития хронического лимфолейкоза относят:
- хромосомные мутации
- наследственная предрасположенность
- вирусные инфекции
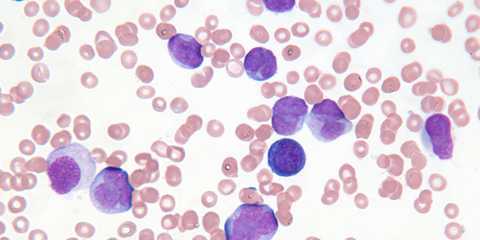
По мнению ряда ученых, длительная стимуляция иммунной системы человека (например, при частых инфекциях) может приводить к генетическим поломкам и опухолевому перерождению лимфоцитов, образованию клона лейкемических клеток и возникновению ХЛЛ.
Прямой причинной связи между воздействием канцерогенов, ионизирующего излучения и возникновением ХЛЛ не установлено.
Механизм развития хронического лимфолейкоза заключается в преобразовании лимфоцитов в опухолевые клетки и их размножении, что приводит к угнетению нормального кроветворения, развитию анемии и тромбоцитопении.
Симптомы лейкоза по стадиям
Ранним этапам этой болезни острого типа присущи такие признаки:
- Периодические кровотечения (их трудно купировать);
- Болезненность абдоминальной полости, особенно сверху;
- Неприятные ощущения в суставах (они могут дополняться «ломотой» в костях);
- Быстрое формирование синяков либо кровоподтеков;
- Существенное разрастание в размерах печени, лимфатических узлов;
- Постоянная слабость, вялое состояние, апатичность;
- Состояние, близкое по симптомам к лихорадке;
- Периодические инфекционные болезни;
- Часто позывы к мочеиспусканию.
Для поздних стадий лейкемии характерны такие признаки:
- Губы, ногти обретают синеватый оттенок;
- Увеличивается тревожность, без причин случаются обморочные состояния, нет реакции на стимулирование извне;
- Болезненность вблизи сердца, теснота, некоторое давление в области груди, усиленное биение сердца с неверным ритмом;
- Рост температуры тела (больше 38 градусов);
- Большая частота сокращений мышц сердца (тахикардия);
- Дисфункция дыхательной системы, что характеризует затрудненное дыхание либо появление хрипоты;
- Появление судорог;
- Болезненные толчки в абдоминальной полости;
- Бесконтрольный либо довольно значительный кровоток.
Хроническую форму характеризуют следующие симптомы:
- Начальный этап протекает без видимых снаружи проявлений, при проведении исследований вероятно выявление слишком большого числа лейкоцитов зернистого типа (т.е. моноклоновая фаза лейкоза);
- Поликлоновой стадии присущи образование опухолей вторичного характера, существенные изменения числа бластных клеток. На этом этапе проявляются осложнения: поражение лимфоузлов, значительные изменения в объемах печени, селезенки.
В группу риска входят и взрослые, и дети. Лейкемия может иметь наследственный характер или быть приобретенным заболеванием при наличии вредных привычек, плохом питании, малоподвижном образе жизни, воздействии радиацией и т.д.
Хронический миелобластный лейкоз
Для миелобластного хронического лейкоза характерно постепенное развитие болезни. При этом наблюдаются следующие признаки:
- Снижение веса, головокружения и слабость, повышение температуры и повышенное выделение пота.
- При этой форме заболевания нередко отмечаются десневые и носовые кровотечения, бледность кожных покровов.
- Начинают болеть кости.
- Лимфатические узлы, как правило, не увеличены.
- Селезенка значительно превышает свои нормальные размеры и занимает практически всю половину внутренней полости живота с левой стороны. Печень также имеет увеличенные размеры.
Лечение миелоза
Лечебная терапия хронического миелобластного лейкоза выбирается в зависимости от стадии развития заболевания. Если оно находится в стабильном состоянии, то проводится только общеукрепляющая терапия. Пациенту рекомендуется полноценное питание и регулярное диспансерное обследование. Курс общеукрепляющей терапии проводится препаратом Миелосан.
Если лейкоциты начали усиленно размножаться, и их количество значительно превысило норму, проводится лучевая терапия. Она направлена на облучение селезенки. В качестве первичного лечения используется монохимиотерапия (лечение препаратами Миелобромол, Допан, Гексафосфамид). Они вводятся внутривенно. Хороший эффект дает полихимиотерапия по одной из программ ЦВАМП или АВАМП. Самым эффективным лечением лейкоза на сегодняшний день остается трансплантация костного мозга и стволовых клеток.
Типы миелодиспластических синдромов
МДС, или миелодиспластический синдром – это не одно заболевание, а целая группа различных нарушений. Всемирная организация здравоохранения классифицирует их на основании внешнего вида клеток и других факторов:
- Количества диспластических, или измененных эритроцитов, лейкоцитов и тромбоцитов в костном мозге.
- Наличия различных видов цитопении – нехватки различных типов клеток.
- Доли бластов, которые со временем развиваются в полезные клетки крови. В норме они почти не попадают в кровь, а их число не превышает 1% от всех клеток костного мозга.
- Процентного соотношения обычных эритроцитов и кольцевых сидеробластов – клеток, содержащих отложения железа вокруг ядра.
- Присутствия в клетках костного мозга изменений в хромосомах – хранилище генетической информации организма.
Миелодиспластический синдром с мультилинейной дисплазиейДо 2017 года имел название «рефрактерная цитопения с мультилинейной дисплазией». – самый распространенный тип заболевания
-
Диспластическими, или измененными, являются не менее 10% двух
или трех типов клеток – эритроцитов, лейкоцитов или образующих тромбоциты мегакариоцитов в костном мозге. - Низкое количество как минимум 1 типа клеток крови.
- В костном мозге нормальное содержание бластов – менее 5%. В крови их очень мало или нет совсем.
Миелодиспластический синдром с линейной дисплазиейДо 2017 года имел название «рефрактерная цитопения с линейной дисплазией».
- Диспластическими, или измененными, являются не менее чем 10% клеток одного типа – эритроцитов, лейкоцитов или образующих тромбоциты мегакариоцитов в костном мозге.
- Нехватка 1 или 2 типов клеток крови, но нормальное количество других.
- В костном мозге меньше 5% бластов, которые практически не обнаруживаются в крови.
Данный тип заболевания встречается не часто и крайне редко развивается в острый миелоидный лейкоз.
Миелодиспластический синдром с кольцевыми сидеробластамиПо действующей до 2017 года классификации ВОЗ назывался «рефрактерной анемией с кольцевыми сидеробластами».
- Не менее 15% красных кровяных телец являются кольцевыми сидеробластами – клетками, вокруг ядра которых есть плотное кольцо из железа.
- Кольцевых сидеробластов меньше 15%, но в клетках есть изменение, или мутация в гене SF3B1.
- Дисплазия может присутствовать как в одном, так и в нескольких типах клеток.
Миелодиспластический синдром с избытком бластовДо 2017 года имел название «рефрактерная анемия с избытком бластов.
- МДС с избытком бластов-1: бластыБласты – это клетки, которые со временем развиваются в различные типы клеток крови. составляют 5-9% клеток костного мозга или 2-4% клеток крови.
- МДС с избытком бластов-2: бластов 10-19% в костном мозге, или 5-19% – в крови.
С высокой вероятностью превращается в острый миелоидный лейкоз. Составляет примерно 1 из 4 случаев МДС.
Миелодиспластический синдром с изолированной делецией 5q
- В клетках костного мозга отсутствует часть хромосомы №5.
- Низкое количество одного или двух типов клеток крови, как правило, эритроцитов.
- Дисплазия, или нарушение работы как минимум одного вида клеток костного мозга.
Встречается не часто, обычно развивается у пожилых женщин. Как правило, живут такие пациенты долго, а острый миелоидный лейкоз у них возникает редко.
Неклассифицируемый миелодиспластический синдром
Количество неправильных клеток крови и костного мозга не соответствует никакому другому типу МДС, либо они имеют как минимум одну ошибку в хромосомах.
Состояние редкое и малоизученное, его статистики по прогнозам и перспективам практически нет.
Клиническая классификация миелодиспластических синдромов
- Если причина МДС не известна, что случается в подавляющем большинстве ситуаций, его называют первичным.
- Если врачам понятно, что именно вызвало МДС, его относят к вторичному типу. Он хуже поддается терапии, часто связан с ранее проведенным лечением онкологии или развивается у обладателей других заболеваний костного мозга.

Филиалы и отделения Центра, в которых лечат хронический лейкоз
ФГБУ «НМИЦ радиологии» Минздрава России обладает всеми необходимыми технологиями лучевого, химиотерапевтического и хирургического лечения, включая расширенные и комбинированные операции. Все это позволяет выполнить необходимые этапы лечения в рамках одного Центра, что исключительно удобно для пациентов.
Отдел лекарственного лечения злокачественных новообразований МРНЦ имени А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии» Минздрава России
Заведующая отделом, д.м.н. ФАЛАЛЕЕВА Наталья Александровна
8 (484) 399 – 31-30, г. Обнинск, Калужской области
Отдел лекарственного лечения опухолей МНИОИ имени П.А. Герцена –филиал ФГБУ «НМИЦ радиологии» Минздрава России
Заведующий отделом, д.м.н. ФЕДЕНКО Александр Александрович
8 (494) 150 11 22
У детей
Хронический миелолейкоз у детей встречается реже, нежели у взрослых. Однако преимущественно в возрасте старше десяти лет. Если же миелолейкоз у детей развился в возрасте до трех лет, то он имеет определенное название – инфантильный. Также встречается ювенильная форма, преимущественно, в дошкольном возрасте.
При инфантильной форме миелолейкоза уже на начальной стадии заболевания отмечается снижение тромбоцитов. Что ведет к значительной кровоточивости. Это наиболее тяжелая форма болезни.
В данной форме заболевания отмечается увеличение лимфатических узлов. К тому же могут быть аллергические реакции. Вплоть до появления различных высыпаний. При данной форме миелолейкоза ребенок погибает чаще, чем при других формах.
Ювенильная форма заболевания значительно отличается от инфантильной формы. Во-первых, симптомы при данной форме напоминают взрослую симптоматику. Преимущественно развиваются следующие клинические признаки:
- потливость;
- повышение температуры тела;
- слабость.
Каковы же основные причины заболевания? Следует также отметить, что заболевание встречается чаще у мальчиков. Основная причина в мутации гена. Осложнением является фаза бластного криза.
При последней форме заболевания, это касается фазы бластного криза, летальность наиболее распространена. В среднем срок от двух до четырех лет. При других фазах заболевания шанс на выздоровление есть. Особенно при наличии современных методов лечения.
перейти наверх
Возможность излечения и продолжительность жизни
Многочисленные виды опасного заболевания дают неоднозначные реакции на лечение, однако лейкоз лечится, и это главное. Это позволяет докторам давать точные прогнозы относительно потенциального состояния здоровья пациента. В качестве примера приведем ОЛЛ: лейкемия может быть вылечена у каждого четвертого из пяти ребенка, однако, что касается ХЛЛ, то шансы на выздоровление ничтожно малы, но есть возможность улучшения качества жизни и продления ее продолжительности.
К сожалению, радиационное облучение и химиотерапия в дальнейшем могут стать причиной развития повторного заболевания. По этой причине, необходимо регулярно проходить медицинские осмотры у гематоонколога для того, чтобы обнаружить и устранить повторное заражение клеток организма. Надеемся, что после данной статьи, в процессе прочтения которой вы думали о том, лейкоз лечится или нет, сейчас вы можете однозначно ответить на поставленный вопрос.
Стадии хронического лимфолейкоза
Существует две системы стадирования ХЛЛ, в основы которых положен единый принцип: учет массы опухоли (лимфоцитоз), размеры лимфатических узлов, степень увеличения печени и селезенки, наличие или отсутствие анемии и тромбоцитопении. Совокупность данных фактор влияет на продолжительность жизни и предопределяет прогноз.
Стадии ХЛЛ по европейской классификации Binet
| Стадия | Характеристики | Прогноз | ||
|
Анемия
HGB |
Тромбоциты PLT | Увеличение лимфоузлов | ||
|
A |
>100 г/л | >100x109 /л | в 1-2 областях | хороший |
|
B |
>100 г/л | >100x109 /л | в 3 и более областях | промежуточный 7+ лет |
|
C |
>100 г/л | >100x109 /л | любое количество зон | плохой |
Стадии ХЛЛ по американской классификации RAI
| Стадия | Характеристики | Прогноз | |||
| Лимфоцитоз | Анемия |
Тромбоциты
PLT |
Лимфоузлы
увеличены |
||
| >15x109 /л
в костном мозге: >40% |
нет | норма
>=150 x109 /л |
нет | хороший | |
|
I |
есть | нет | норма/около
нормы |
да | относительно хороший |
|
II |
есть | нет | норма/около
нормы |
да/нет +
сплено/гематомегалия |
промежуточный 6+ лет |
|
III |
есть | да | норма/около
нормы |
да/нет | плохой |
|
IV |
есть | да/нет | <110 x109 /л | да/нет | плохой |
Основные характеристики и строение раковых клеток
Раковые клетки обладают тремя основополагающими характеристиками, за счет которых так опасны онкологические заболевания:
- Способность к бесконтрольному размножению.
- Способность к инвазии — прорастанию в окружающие ткани.
- Способность к метастазированию — распространению в организме и образованию новых очагов в различных органах.
Не всякая опухолевая клетка — раковая. Раком или карциномой называют злокачественные опухоли из эпителиальной ткани, которая выстилает кожу, слизистые оболочки внутренних органов, образует железы. Из соединительной ткани (костной, жировой, мышечной, хрящевой, кровеносных сосудов) развиваются саркомы. Злокачественные заболевания органов кроветворения называют лейкозами. Опухоли из клеток иммунной системы — лимфомы и миеломы.
Как выглядят раковые клетки под микроскопом?
Если коротко, то они сильно отличаются от нормальных, тех, что ожидает увидеть патологоанатом, когда рассматривает под микроскопом фрагмент ткани. Раковые клетки имеют более крупные или мелкие размеры, неправильную форму, аномальное ядро. Если нормальные клетки в одной ткани все примерно одинаковых размеров, то раковые зачастую разные. Ядро содержит очень много ДНК, поэтому оно крупнее (его размеры тоже вариабельны), а при окрашивании специальными веществами выглядит более темным.
Из нормальных клеток образуются определенные структуры, например, железы. Раковые клетки располагаются более хаотично. Например, они образуют железы искаженной, неправильной формы или непонятные массы, которые на железы совсем не похожи.
Что такое
Миелолейкоз представляет собой разновидность лейкемии, для которой характерна повышенная степень озлокачествления. Другими словами, патологические процессы развиваются в миелоцитарных клеточных структурах кровяной жидкости.
Когда лимфоциты начинают видоизменяться, то они препятствуют нормальном росту здоровых клеток, что приводит к полному прекращению выработки костным мозгом непатологических кровяных телец. По этой причине лейкоз в большинстве случаев сопровождается анемией, заболеваниями инфекционной природы происхождения, частыми кровотечениями.
В начале своего формирования миелолейкоз не имеет определенного места локализации. Из костного мозга он начинает распространяться по человеческому организму посредством кровотока.
На фоне этого функционирование всех систем и органов нарушается, организм начинает ослабевать. Именно благодаря таким характерным чертам он относится к системным патологиям злокачественного характера.
Онкогематология
- Наталья Геннадьевна Буцык
- 6 декабря 2020 г.
Для заболевания характерно стремительное распространение. При длительном отсутствии терапевтических мероприятий лейкозные клетки могут беспрепятственно поражать организм в целом.
При проникновении онкологических клеток в органы, отмечается прекращение его нормального функционирования, что приводит к развитию серьезных болезней. Если лечение так и не было начато, то летальный исход больного наступает в течение нескольких недель или месяцев.
Миелоидный лейкоз – это распространенное заболевание среди взрослого населения. В основную группу риска входят лица, достигшие 50-летнего возраста. Также заболевание может диагностироваться у детей.






























