Диагностика
Диагностикой всех форм радикулита занимается невролог. Пациенту требуется пройти полное обследование для исключения других заболеваний со сходной симптоматикой:
- опрос: врач выясняет характер боли со слов пациента, ее интенсивность, локализацию, распространение, обстоятельства появления и усиления; в процессе сбора анамнеза уточняются данные о перенесенных и хронических заболеваниях, травмах, наследственных факторах;
- общий и неврологический осмотр: измеряется температура, пульс, артериальное давление, оценивается кожная чувствительность, качество рефлексов, уточняются зоны максимальной болезненности и т.п.;
- общий и биохимический анализ крови: помогают выявить воспаление, уточнить уровень сахара в крови и другие показатели;
- общий анализ мочи, УЗИ почек для выявления или исключения почечной патологии (особенно актуально при пояснично-крестцовом радикулите);
- рентгенография проблемного отдела позвоночника: дает возможность увидеть переломы, опухоли, признаки остеохондроза;
- компьютерная томография: позволяет уточнить состояние и толщину межпозвоночных дисков, выявить костные разрастания;
- МРТ: заменяет собой КТ и рентген, дает максимум информации о состоянии не только костей и хряща, но и мягких тканей;
- электрокардиограмма, УЗИ сердца: назначаются при грудном и шейном остеохондрозе для исключения сердечной патологии;
- УЗИ органов брюшной полости, ФГДС для исключения проблем с желудком, поджелудочной железой, печенью и т.п.;
- МРТ головного мозга, УЗИ сосудов головного мозга и шеи: назначаются при шейном радикулите.
При необходимости врач может назначить и другие обследования, а также консультации смежных специалистов. Это позволяет точно определить причину боли и исключить более опасные заболевания и состояния.

Почему и как возникает обострение грыжи
При грыже острая боль в спине появляется, когда повреждается диск, соединяющий позвонки. Его фиброзная оболочка разрушается и наружу выходит содержимое – пульпозное ядро, которое может быть прикрепленным к диску или полностью оторваться от него. Это очень опасно. Выпячиваясь, ядро пережимает спинной мозг, состоящий из нервных волокон. В зависимости от того, какой нерв защемляется, та часть тела и болит.
Дополнительно развиваются воспалительные реакции, происходит спазм мышц, сосудов, что приводит к отечности тканей. В результате давление на нервы увеличивается, болевой синдром усиливается. Из-за замедления кровотока регенерация тканей снижается, ухудшается поставка питательных веществ к поврежденным дискам.
Очаровательные реальные шлюхи Нижний Тагил, сочные и сладкие, они такие изобретательные и привлекательные, что тебе обязательно захочется секса. Выбери девушку сейчас. Встретят красиво, реальные шлюхи Нижний Тагил, в чулочках, на каблучках. Услуги проституток могут быть такими, как минет, а можно без презерватива, окончание в рот; секс классический; БДСМ (Садо-Мазо); трамплинг; эротический массаж (всего тела, яичек, паховой зоны) и стриптиз.
Со временем наступает ремиссия – пульпозное ядро втягивается назад, боль отступает. Тем не менее, фиброзная оболочка остается хрупкой, с дефектами, поэтому возможно обострение грыжи при:
слишком сильном давлении на поврежденный диск;
поступлении малого количества питательных веществ к диску из-за плохого кровотока.
Причины обострения
Спровоцировать обострение грыжи могут такие факторы:
- травма позвоночника (падение на спину);
- малоподвижный образ жизни;
- резкое движение после долгого неподвижного движения;
- возрастные дегенеративные изменения в тканях диска, кровеносных сосудах (атеросклероз);
- беременность;
- лишний вес;
- неправильное питание;
- генетическая предрасположенность;
- нарушение метаболизма;
- поднятие тяжестей (больше 5 кг).
Первая помощь при обострении радикулита
Острый приступ радикулита способен вызвать сильнейшую боль, которая сковывает движения человека. Чтобы облегчить его состояние, необходимо:
- уложить или усадить человека так, чтобы ему было удобно (желательно лечь на ровную поверхность);
- минимизировать передвижения;
- принять обезболивающие и седативные препараты из имеющихся под рукой (НПВС, анальгетики, средства на основе валерианы, пустырника и т.п.);
- нанести обезболивающую мазь на проблемную область;
- если это не первый приступ, и у больного имеется специальный корсет, надеть его.
Острый радикулит требует врачебного наблюдения, вот почему необходимо вызвать на дом врача для назначения срочного лечения и отправиться в клинику для обследования после стихания острого болевого синдрома.
Преимущества нашей Клиники лечения боли
Быстрые и безопасные методы снятия боли
уникальные проверенные методики обезболивания: блокады, анестезии, микроинфузионные помпы, РЧД, порт-системы для длительного обезболивания
Многопрофильный центр
собственная клинико-диагностическая лаборатория, отделение лучевой диагностики, центр восстановительной медицины и реабилитации, многопрофильный стационар — всю диагностику и лечение Вы получаете в одном месте
Командная работа
с Вашей болью сразу начинает работать команда специалистов (альголог – специалист по лечению боли, анестезиолог, невролог, травматолог, реабилитолог, психотерапевт и др.)
Международный уровень лечения
используем западные стандарты лечения, все врачи Клиники прошли обучение в Израиле
Диагностика и лечение всех видов боли
точно диагностируем причину и снимаем любую, в том числе хроническую боль
Вызов скорой помощи в любое время суток
комфортная транспортировка в клинику и оперативное снятие болевого синдрома
Персональный консультант
на протяжении всего лечения Вас сопровождает индивидуальный менеджер
Школа лечения боли
мы проводим бесплатные семинары и вебинары для пациентов Клиники
Комфорт
уютные помещения, специально оборудованные для пациентов с болевыми синдромами операционные, отсутствие очередей
После лечения у нас вы возвращаетесь к нормальной жизни!
Прогноз на полное выздоровление
Своевременная диагностика и проведение адекватного консервативного лечения позволяют полностью избавиться от радикулита. Даже хроническая неосложненная патология хорошо поддается полному излечению. Если последствиями радикулита стали ишемия и инфаркт спинного мозга, то полное выздоровление спрогнозировать невозможно. Все зависит от степени нарушения двигательных и чувствительных функций организма.

Остеохондроз — заболевание, протекающее на фоне разрушения хрящевых тканей, которые не подлежат восстановлению. Речь о полном выздоровлении можно вести только при лечении патологии на начальной стадии. Так как она протекает бессимптомно, то обнаруживают ее обычно при периодическом медосмотре или диагностировании другого заболевания опорно-двигательного аппарата. Лечение остеохондроза 2, 3, 4 степени направлено на устранение симптомов и профилактику повреждения соседних дисков и позвонков.

Соблюдение пациентом врачебных предписаний, в том числе внесение коррективов в питание, позволяет вести активный образ жизни.
Клинические симптомы
Ишемический спинальный инсульт — начинается остро, развивается до 1-2 часов, редко несколько дней. Признаки преходящее ишемии могут выступать предвестниками спинальной ишемии. У пациента фиксируется повышение температуры тела при быстром нарастании симптоматики. Общие проявления зависят от области спинного мозга, подвергшейся ишемии.
Во время процесса, протекающего в верхнем шейном участке, на уровне позвонков С1-С4, у больного замечается отсутствие движения в нижних и верхних конечностях (тетраплегия), мышечная активность растет, все виды сенситивности нарушаются, происходит задержка мочеиспускания. Не исключен паралич дыхательных мышц и спинальный шок.
Ишемическое нарушение на уровне С5-С6 — представляется слабостью мышц рук и ног, отсутствием всех типов сенситивности ниже границы поражающего процесса, проблемами с мочеиспусканием. Отличительным фактором является сужение зрачка и глаза.
Если патологические изменения происходят в грудном отделе, возникает слабость в ногах с одновременным усилением тонуса мышц. Определяется нарушение чувствительности и проблемы с мочеиспусканием. Абдоминальные рефлексы на фиксируются.
 Дряблый паралич бедер возникает при ишемии поясничного участка, сопровождающийся сдавлением мышечной активности. В ступнях сила сохраняется. Коленные реакции не проявляются, ахилловы — усилены. В паху и ниже нарушена чувствительность, мочеиспускание затруднено. Во время ишемии в нижних поясничных и копчиковых участках сенсетивность пропадает в зоне промежности, сопровождается недержанием испражнений.
Дряблый паралич бедер возникает при ишемии поясничного участка, сопровождающийся сдавлением мышечной активности. В ступнях сила сохраняется. Коленные реакции не проявляются, ахилловы — усилены. В паху и ниже нарушена чувствительность, мочеиспускание затруднено. Во время ишемии в нижних поясничных и копчиковых участках сенсетивность пропадает в зоне промежности, сопровождается недержанием испражнений.
Кровоизлияние в спинной мозг развивается после травмы. Сопровождается нарушением сенситивности, ухудшением мышечного тонуса, слабостью. Патологии мочеиспускания и дефекации. Поражение верхних шейных участков приводит к параличу диафрагмальных мышц, расстройствам дыхания.
Преходящее нарушение спинномозгового кровообращения при закидывании головы или ее резких поворотах называется «синдромом падающей капли». Внезапная слабость приводит к падению с сохранением сознания. По окончании приступа сила мышц восстанавливается. Повторный поворот может снова привести приступу. Мотивом выступают дегенерационно-дистрофические изменения шейного участка позвоночника, атеросклерозе артерий позвоночника.
Синдром Унтерхарншейдта имеет похожую симптоматику, но сопровождается потерей сознания на 2-3 минуты после падения. По окончании приступа сначала восстанавливается сознание, а потом возвращается мышечная сила. Синдром возникает при нарушении кровотока в шейных отрезках и стволе головного мозга.
Атаки миелогенной перемежающейся хромоты возникают во время ходьбы или физической нагрузке (при подъеме значительной тяжести). Проявляется слабостью в ногах, онемением, иногда резким позывом к дефекации или мочеиспусканию. Через 10 минут все признаки проходят и больной может передвигаться дальше. Пациенты обозначают подворачивание ног во время ходьбы, боли в пояснице. Причиной состояния являются грыжи дисков поясничного участка, атеросклероз брюшной аорты.
Каудогенная перемежающаяся хромота происходит резко, во время ходьбы и сопровождается слабостью в ногах, онемением, чувством ползания мурашек. Парестезии берут свое начало в нижних частях ног и поднимаются выше, к половым органам. Состояние наступает при сужении позвоночного канала на высоте поясницы.
Устойчивые клинические симптомы нарушений спинномозгового кровообращения приводят к осложнениям в виде отека спинного мозга, пролежней, второстепенных инфекционных патологий мочевыводящих путей, пиемии.
Пояснично-крестцовый радикулит: симптомы
Ведущий симптом – боль разной интенсивности. Она бывает ноющей и хронической, а бывает жгучей и резкой. Иногда болевой приступ застает человека внезапно, при попытке разогнуть спину, но сделать это до конца не удается, и новые попытки только усиливают боль. Приступ может начаться после переохлаждения, тяжелого физического труда или долгого пребывания в одной позе. Болевой синдром нередко отдает в ногу. В тяжелых случаях нарушается функция тазовых органов.
Механизм развития
Позвоночник формируют позвонки, разделенные межпозвоночными дисками. Посередине находится позвоночный канал со спинным мозгом внутри: по разные стороны от него отходят спинномозговые нервы.
Одни из них отвечают за двигательные функции, другие – за чувствительность. Все они проходят через фораминальные отверстия и иннервируют разные участки тела и внутренние органы. Если тот или иной нерв сдавливают патологические структуры, возникает целый набор двигательных и чувствительных нарушений, которые и являются типичными признаками радикулита.
Лечение радикулита
Терапия направлена на купирование боли, нормализацию нервной трофики поражённого участка и устранение факторов риска, вызвавших радикулопатию. Воздержитесь от самолечения домашними методами — некоторые из них, например, тепловое воздействие, могут ухудшить ваше состояние.
Снижение нагрузки на позвоночник
В острый период при умеренной боли показано частичное ограничение движения, при сильной — полный покой. Обычно пациенту рекомендуется постельный режим в течение нескольких дней. Это предупредит травмирование позвонков и приостановит воспаление.
Рекомендуется спать на жёсткой постели, лучше всего использовать ортопедический матрас. Для фиксации позвоночника используются ортезы, корсет или специальный пояс.
Лекарственная терапия
При лечении острого радикулита доктор, как правило, назначает нестероидные противовоспалительные препараты для сглаживания болевых ощущений и купирования воспаления. Также могут быть рекомендованы:
- миорелаксанты
- витамины группы В
- мочегонные препараты
- кортикостероидные средства
- хондропротекторы
- препараты, нормализующие микроциркуляцию
При необходимости пациенту могу делать лечебную блокаду, чтобы облегчить состояние и восстановить подвижность. После купирования острых болей врач может посоветовать перейти на мази, которые оказывают более мягкое действие.
Немедикаментозные методы
Включаются в терапию примерно через 5-10 дней, когда боль утихнет. При радикулопатии показаны:
- мануальная терапия
- ЛФК
- массаж
- электрофорез
- дарсонвализация
- ультразвук
- диадинамические токи
- амплипульс
- УФО
- гирудотерапия
- акупунктура
- тракционная терапия и др.
Отдельные процедуры в некоторых случаях запрещены. Например, мануальные техники нельзя использовать при лечении пациентов с сильным остеопорозом, спондилёзом, а также при аномальной подвижности определённых участков позвоночника и врождённых паологиях позвонков или спинного мозга.
Программу терапии назначает врач после тщательной диагностики. В период ремиссии для укрепления мышц позвоночника пациенту рекомендуется ЛФК, плавание, щадящий массаж. При хроническом радикулите может потребоваться приём антидепрессантов, психотерапия и лечение в санаторных условиях.
Симптомы
Острые боли в области ребер со спины вызывает поражение нервных корешков в позвоночнике. К подобному состоянию приводят воспалительные процессы.
Перед тем, как назначить лечение при радикулите грудного отдела позвоночника, врач выявляет все симптомы и признаки, чтобы определить тип заболевания и причины, его вызвавшие.
Симптомы радикулитных болей:
- Простреливающие боли в области груди, уходящие в шею.
- Распространяется на большое пространство. Может ощущаться до затылка, проявляться в области шеи и груди.
- Можно спутать с сердечной болью из-за близкого расположения органа.
- Отдает в плечо, лопатку, руку, пальцы.
- Может проявиться онемение в руках. Вплоть до пальцев будет чувствоваться жжение, пробегающие мурашки при резких движениях.

Развитие заболевания приводит к общему ухудшению состояния здоровья. Дополнительно пациенты часто жалуются на происходящие параллельно скачки артериального давления, сильные головные боли, нарушения сна. Во время обострения может снижаться слух и зрения, нарушаться координация движений.
Подход к лечению в нашей клинике
 Иглоукалывание в нашей клинике
Иглоукалывание в нашей клинике
При обострении грыжи межпозвоночного диска обратитесь в клинику «Парамита». У нас работают врачи высшей категории, которые уделяют пациенту максимум внимания. Мы разрабатываем схему лечения после тщательного обследования, для чего используем новейшее диагностическое оборудование.
Наши врачи применяют в работе как западные, так и восточные техники лечения, которые усиливают действие друг друга. Они быстро устраняют обострение, предотвращают рецидивы, улучшают здоровье и самочувствие.
Список литературы:
- Болезни суставов: руководство для врачей / под ред. В. И. Мазурова. — СПб. : СпецЛит, 2008. — 397 с.
- Грыжа позвоночника – не приговор / С. Бубновский. – М: Эксмо, 2020. – 192 с.
- Система «Здоровый позвоночник» / В. Пикуленко. – М.: АСТ, 2012. – 192 с.
- Дракин И.А., Басков В.А., Древаль О.Н., Басков А.В. Факторы риска рецидивов грыж межпозвонковых дисков пояснично-крестцового отдела позвоночника и методы их профилактики. Тихоокеанский медицинский журнал. 2015;(4):11-16.
- Симонович А.Е., Байкалов А.А. Хирургическое лечение рецидивов болевых синдромов после удаления грыж поясничных межпозвонковых дисков. «Хирургия позвоночника». 2005;(3):087-092.
- Фещенко, Я. В. Нехирургическое лечение и профилактика рецидива грыж межпозвоночных дисков / Я. В. Фещенко, Л. Д. Кравчук // Боль. Суставы. Позвоночник. - 2014. - № 3(15). - С. 59-61.
Причины радикулопатии
Корешковый синдром развивается на фоне патологических процессов в позвоночнике. Наиболее частая причина — остеохондроз. Факторами риска также являются:
- искривления позвоночника
- гиподинамия
- остеопороз и трофические повреждения нервного волокна из-за дефицита минералов и витаминов в организме
- травмы позвоночника
- пороки развития костно-мышечной системы
- повышенная нагрузка на позвоночник и неправильное её распределение во время работы (шофёры, грузчики, работники офиса и др.)
- инфекции спинного мозга (сифилис, остеомиелит и др.)
- переохлаждение
- отложение солей
- костные разрастания
- возрастные изменения
- ожирение
- алкоголизм, наркомания, курение
- генетическая предрасположенность
Острый приступ могут вызвать:
- физическое перенапряжение
- резкое изменение положения тела
- подъём тяжестей
- вирусная инфекция
- стресс
- интоксикация
Дисцит позвоночника
Заболевание поражает межпозвоночные диски и является редким. Главной причиной воспаления считается инфекция, попавшая в позвонки.
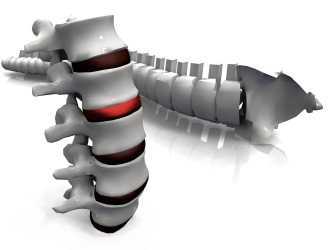 При дисците воспаление развивается непосредственно в межпозвонковых дискахРазвитие патологии вызывают различные штаммы бактерий:
При дисците воспаление развивается непосредственно в межпозвонковых дискахРазвитие патологии вызывают различные штаммы бактерий:
- Гемофильная палочка.
- Золотистый стафилококк.
- Протей.
- Кишечная и синегнойная палочки.
Независимо от формы дисцита, заболевание имеет типичные признаки. Сначала появляется лихорадка и озноб, потом к ним присоединяется боль в области поражения. Болевой синдром может продолжаться до 30 дней.
Когда патология затрагивает позвоночный канал, то воспаляются нервы, и сдавливаются нервные окончания спинного мозга.
Характерные симптомы дисцита:
- Парезы.
- Сильное истощение.
- Интенсивные боли.
- Параличи.
Часто нарушается рефлекторная деятельность и снижается чувствительность.
Этиология
Для остеопороза характерно снижение минеральной плотности с сопутствующими изменениями количества и микроархитектуры костной ткани, что сопровождается нарушением прочности скелета и повышением опасности переломов, особенно позвоночника, шейки бедра и запястья.
Масса костной ткани зависит от взаимодействия между клетками, формирующими (остеобласты) и разрушающими (остеокласты) кость. Индивидуальный пик костной массы, который в норме достигается к 25-30 годам, зависит от генетических и ненаследст-венных факторов: гормонального статуса, физических нагрузок, питания. Нарушение гор-монального статуса, несбалансированное питание, малоподвижный образ жизни, курение, чрезмерное потребление алкоголя являются факторами риска снижения костной массы Таким образом, — гетерогенное заболевание, он может быть классифицирован как первичный или вторичный в соответствии с причинами, ответственными за потерю костной массы.
Прогноз лечения крестцового радикулита
После постановки диагноза на начальном этапе лечения важно купировать боль, снять воспаление и вернуть больному способность нормально двигаться и работать. Каков прогноз в дальнейшем?. Если заболевание вызвано лишь физическим перенапряжением – прогноз благоприятный
С помощью медикаментозного лечения и щадящего режима дня можно полностью купировать боль и снять воспаление нервных корешков
Если заболевание вызвано лишь физическим перенапряжением – прогноз благоприятный. С помощью медикаментозного лечения и щадящего режима дня можно полностью купировать боль и снять воспаление нервных корешков.
Если причиной радикулита являются другие заболевания опорно-двигательного аппарата задача врача – снизить риски рецидивов и предотвратить дальнейшее воспаление.
На протяжении всей жизни больному необходимо курсами проходить медикаментозное лечение, выполнять комплекс упражнений и исключить тяжелый физический труд.
Факторы риска
Существует целый ряд факторов, повышающих риск возникновения радикулита. К наиболее значимым относятся:
- Ранее полученные травмы спины или шеи.
- Лишний вес и ожирение.
- Слабое развитие скелетной мускулатуры, низкая физическая активность и сидячий образ жизни.
- Выполнение работы, связанной с высокими физическими нагрузками или длительным пребыванием в вынужденном положении: грузчики, монтажники и др.
- Несоблюдение техники выполнения упражнений в тренажерном зале существенно повышает риск развития радикулита даже у людей с большим опытом занятий.
- Профессиональные занятия спортом, в первую очередь контактными видами и тяжелой атлетикой.
- Эндокринные заболевания: сахарный диабет, акромегалия.
- Курение. Никотин, содержащийся в табачных изделиях, может повредить ткани позвоночника, ухудшить состояние костей и ускорить износ позвоночных дисков.
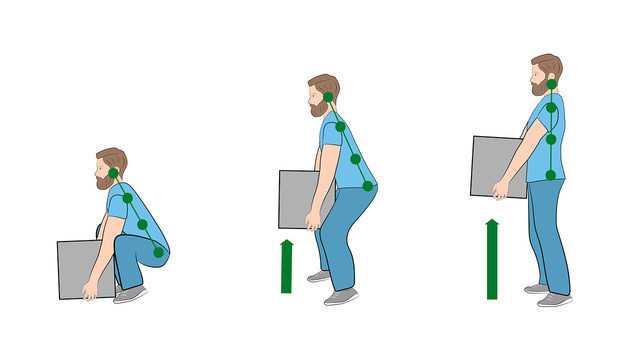 Рисунок 3. Как правильно поднимать тяжести. Изображение: [email protected] / Depositphotos
Рисунок 3. Как правильно поднимать тяжести. Изображение: [email protected] / Depositphotos
Почему воспаляются спинномозговые корешки
Спровоцировать радикулопатию могут различные причины, но в подавляющем числе случаев корнем всех бед является остеохондроз и связанные с ним дегенеративно-дистрофические изменения в тканях межпозвонковых дисков и позвонков.
Среди других распространенных причин радикулита:
- опухоли позвоночника;
- аномалии развития позвоночника;
- травматические повреждения;
- грыжи позвоночника;
- ревматизм, артрит;
- избыточный вес, низкая физическая активность;
- постоянная статическая нагрузка на позвоночник (сидячая и стоячая работа);
- компрессионные нагрузки на позвоночник (физически тяжелый труд и спортивные дисциплины, предполагающие поднятие тяжестей);
- инфекционные заболевания (грипп, менингит, туберкулез, сифилис);
- частые переохлаждения и др.
Диагностика
Для того, чтобы правильно назначить лечение радикулита, необходимо выявить причины, которые его вызывают
Именно поэтому специалисты ЦЭЛТ уделяют особое внимание этому направлению. Одним из важных диагностических признаков радикулита является болезненность некоторых точек поясницы, подколенной впадины, пятки и центра стопы при проведении пальпации
Обследование у позволяет определить двигательные, рефлекторные и чувствительные нарушения функции нервов, корешков. Помимо этого, проводится рентгенография, компьютерная или , которые позволяют определить степень изменений в позвоночнике, а также чётко визуализировать наличие сдавливания корешков. Степень повреждения нервных волокон определяется при помощи ЭМГ.
Наши врачи

Ходневич Андрей Аркадьевич
Врач-нейрохирург, кандидат медицинских наук
Стаж 37 лет
Записаться на прием

Кувшинов Константин Владимирович
Врач — нейрохирург
Стаж 28 лет
Записаться на прием
Лечение
Специалисты многопрофильной клиники ЦЭЛТ успешно лечат радикулит консервативными методами. В подавляющем большинстве случаев его симптоматика исчезает за несколько дней. План лечения определяется с учётом результатов диагностических исследований и индивидуальных показаний пациента. Наиболее эффективными являются следующие методики:
| Методика | Описание |
|---|---|
|
Консервативное лечение |
|
|
Лечение медикаментами |
|
|
Физиотерапевтическое лечение |
|
|
Мануальная терапия |
|
|
Лечебная физкультура |
|
|
Хирургические методики |
|
Операции при заболеваниях позвоночника
- Продолжительность: 40-60 минут
- Госпитализация: 2-3 дня в стационаре
Подробнее
Стоит отметить, что применение хирургических методик практикуется только в крайних случаях:
- положительная динамика при консервативном лечении в течение четырёх месяцев отсутствует;
- пациент страдает от сильных болевых ощущений;
- имеются расстройства координации движения.
Профилактика
Для сведения к минимуму риска развития радикулита, необходимо следовать следующим правилам:
- регулярно заниматься спортом, фитнесом, плаваньем;
- спать на ортопедическом матрасе или на жёсткой ровной поверхности;
- разработать для себя сбалансированный рацион и правильно питаться;
- исключить необходимость поднятия больших тяжестей или, если этого не избежать, использовать поддерживающий корсет и правильно распределить нагрузку;
- своевременно обращаться за помощью при заболевания опорно-двигательного аппарата;
- исключить переохлаждения;
- правильно организовать рабочее место.
- Нестабильность позвонков
- Радикулопатия










![Поясничный радикулит [симптомы, методы лечения и диагностика]](http://stolsale.ru/wp-content/uploads/4/8/0/480d8ee97c497676070bafc28f054172.jpeg)






















