Диагностика
Важно при появлении беспокоящих болей стоит обратиться к врачу терапевту на прием в течение ближайшего времени. Часто после консультации он может направить вас к более узкому специалисту (хирургу, гастроэнтерологу, гинекологу, урологу и др.) для уточнения диагноза и осмотра
Многие серьезные заболевания характеризуются болевыми ощущениями справа, поэтому, чтобы правильно поставить диагноз, врачи назначают дополнительные комплексные обследования, используют специальные медицинские обследования:
- сбор анамнеза – основные жалобы пациента, данные о том, когда начались боли, признаки, особенно беспокоящие симптомы, наличие хронических заболеваний, полученных травм и другая необходимая информация;
- пальпация;
- компьютерная томография (КТ);
- ультразвуковая диагностика (УЗИ);
- сдача лабораторных анализов: анализ кала, мочи, биохимический анализ крови;
- магнитно-резонансная томография (МРТ);
- гинекологический осмотр;
- рентген;
- в некоторых случаях пациента направляют к врачу другой специальности для дополнительного осмотра и исследования, например, к кардиологу, эндокринологу, онкологу, гинекологу урологу и т.д.
После получения результатов инструментальной диагностических исследований, доктор (мануальный терапевт, невролог или остеопат) устанавливает точный диагноз, назначает необходимое лечение и терапию. В большинстве случаев – это медикаментозная терапия и лекарственные препараты. Хирургическое вмешательство возможно может потребоваться в следующих ситуациях:
- внематочная беременность;
- ущемленная грыжа;
- разрыв яичников;
- аппендицит.
Что такое жёлчь и зачем она нужна?
Жёлчь – секрет, вырабатываемый гепатоцитами. Цвет жёлчи от светло-желтого до темно-зеленого. В состав жёлчи входят жёлчные пигменты – билирубин и биливердин, холестерин, жирные кислоты, лецитин, муцин.
Жёлчь является главным участником пищеварения. Она нейтрализует соляную кислоту, попавшую в двенадцатиперстную кишку из желудка, тем самым создавая благоприятные условия для действия панкреатического сока и пристеночного пищеварения в тощей кишке. Жёлчные кислоты эмульгируют жиры, что позволяет им всасываться в кишечнике. Жёлчь обладает бактерицидным эффектом, препятствующим размножению патогенной микрофлоры.
Красивые проверенные феи Красноярска, пылкие и страстные, они такие модельные и чуткие, что мужчины тают под их чарами. Выбери девушку сейчас. проверенные феи Красноярска встречаются исключительно на своей территории, смотри redkrasnoyarsk.ru. Все успешные мужчины уже давно оценили преимущества проституток города.
Причины болезней печени
Одним из основных этиологических факторов является длительный контакт с промышленными токсичными веществами. Нарушение функции органа встречается у людей, по долгу службы, контактирующих с промышленными ядами, инсектицидами. Кроме того, к изменениям со стороны органа приводит инфицирование некоторыми видами паразитов: эхинококк, лептоспиры. Подобные заболевания встречаются у людей, занятых в сфере сельского хозяйства.
Имеют значение периоды голодания пациента, недостаток белка в рационе, длительно протекающие болезни желудка и кишечника, которые сопровождаются ухудшением всасывания. Распространённой причиной структурных нарушений является злоупотребление алкоголем. К жировому гепатозу или циррозу приводит зависимость, протекающая на протяжении 4–7 лет. Ещё одним фактором можно считать неконтролируемое применение лекарств, обладающих гепатотоксическим действием.
В некоторых случаях у пациента диагностируют заболевания генетического генеза: доброкачественная гипербилирубинемия, гемолитическая анемия. Хроническое воспаление тканей может быть спровоцировано вирусом гепатита. Происхождение части заболеваний печени и гепатобилиарной системы, в том числе онкологических, остаётся невыясненным. Согласно различным теориям, опухоли формируются под действием специфических вирусов, cancer-образующих веществ, генетических факторов, отрицательных эмоций.
Как устроена печень?
Печень – самая крупная железа человека. Она расположена в верхнем этаже брюшной полости справа. Состоит из двух основных долей — правой и левой, которые в свою очередь разделяются на 8 сегментов.
У взрослого человека имеет вес около 1/40 от общей массы тела (приблизительно 1,6 кг у мужчин и 1,2 кг у женщин). Печень обладает двойным кровоснабжением: приблизительно 80% крови, приходящей в печень, поступает из воротной вены (венозная кровь, собранная от всех непарных органов брюшной полости), остальная часть (артериальная кровь, обогащенная кислородом) — из печёночной артерии. Войдя в ворота печени, оба сосуда дают многократно ветвящиеся более мелкие сосуды. На выходе из печени образуются 3-4 печёночных вены, которые впадают в нижнюю полую вену.
Основной структурной единицей печени является печеночная долька, которая состоит из клеток печени – гепатоцитов. Данная клетка является одной из важнейших биохимических лабораторий организма. Гепатоцит принимает участие в метаболизме белков, углеводов, жиров, жёлчных кислот, витаминов. Обезвреживает токсические вещества, поступающие из кишечника, с последующим выделением связанных продуктов в просвет кишки
Важной функцией гепатоцита является синтез жёлчи, участвующей в пищеварении

Классификация и стадии периферического рака
Стадирование периферического рака легкого (равно как и центрального) зависит от размеров опухоли, прорастания ее в здоровые ткани, метастазирование в регионарные лимфоузлы и расположенные рядом органы. Наиболее актуальной и общепринятой классификацией раковых заболеваний является система TNM, согласно которой определяется стадия заболевания.
Критерий Т — характеристика непосредственно первичной опухоли. Тх — обнаружение участков опухоли в биоматериале (мокроте, промывных водах из бронхов), при этом обнаружить первичный очаг рака невозможно. То — первичный очаг не найден. Тis — рак «in situ» (локализованный). Т1 — размер периферического очага не превышает 3 см, он окружен здоровой легочной и бронхиальной тканью без видимых признаков прорастания в окружающие области.
Т2 — очаг со следующими признаками (как минимум 1):
- Опухоль превышает 3 см в диаметре.
- Прорастание опухоли в один из двух главных бронхов, при этом ее размер не имеет первостепенного значения.
- Прорастание рака в пристеночную плевру.
- Сочетание периферического рака со спадением легочной ткани или обструктивной бронхопневмонией.
- Распространение патологического процесса на ворота легкого, но при этом орган еще не полностью вовлечен в опухолевый процесс.
T2а — опухоль 3-5 см в наибольшем измерении. Т2b — диаметр опухоли 5-7 см в наибольшем измерении.
Т3 — опухолевый процесс любого размера, который проходит с вовлечением грудной стенки, перикардиальной сумки, пристеночной плевры и средостения, диафрагмы, либо превышающий 7 см, сопровождающийся спадением или пневмонией целого легкого.
Т4 — образование любого размера, которое распространяется на органы и сосуды, средостение, пищевод, трахею, позвоночник и др.
Сюда же относятся периферические процессы, протекающие с образованием выпота в плевральной полости, характер которого определялся цитологически, а также с наличием отдельного опухолевого узла в той же доле легкого.
Критерий N — наличие пораженных регионарных лимфоузлов. Nх — недостаточное количество данных о состоянии локальных лимфатических узлов. N0 — отсутствие признаков регионарных метастазов в лимфоузлы. N1 — поражение раком местных бронхопульмональных и корневых лимфатических узлов. N2 — метастазы в лимфоузлах области средостения и бифуркации (разделения) трахеи. N3 — распространение рака на лимфоузлы соседнего легкого, надключичной и подключичной областей.
Критерий М — отдаленные метастазы:
- М0 — метастазов в органах нет.
- М1 — имеются отдаленные метастазы.
Все вышеперечисленные признаки учитываются для определения стадии периферического рака. Всего выделяют 4 стадии процесса, из которых 1 — самая легкая, а 4 — самая неблагоприятная.
Периферический рак легкого включает в себя такие формы, как заболевание верхушки легкого (опухоль Панкоста), круглая, полостная и пневмониеподобная опухоль.
Запись на консультацию круглосуточно
+7 (495) 668-82-28
Фосфоглив* – препарат для восстановления и поддержания функции печени
Фосфоглив* – гепатопротектор комплексного действия. Препарат содержит в своем составе 2 активных компонента: эссенциальные фосфолипиды и глицирризиновую кислоту.
Эссенциальные фосфолипиды. Представляют собой природные жировые соединения, реконструирующие поврежденные мембраны гепатоцитов. Данные вещества не позволяют ферментам и другим биологически активным субстанциям покидать клетки печени, нормализуют липидный и белковый обмен, улучшают микроциркуляцию и способствуют восстановлению запасов энергии.
Глицирризиновая кислота. Обладает выраженными антиоксидантными, противовоспалительными и антифибротическими свойствами.
Действуя в комплексе, эти два компонента препарата взаимно усиливают и дополняют друг друга, повышая эффективность лечения заболеваний печени.
Принимать Фосфоглив* следует в целях профилактики и лечения заболеваний печени.
Женские заболевания
Нередко с правой стороны внизу болит у женщин из-за сбоев в работе органов малого таза. К таким нарушениям в работе относятся заболевания воспалительные (сальпингит, сальпингоофорит) и не воспалительные (киста желтого тела, опухоли яичников, эндометриоз, кисты яичников, внематочная беременность. Болезненные ощущения в животе, чувство тошноты, недомогания, диарея, поллакиурия, лихорадка, нехарактерные выделения – это симптомы, характерные для воспалительных процессов в женских половых органах – матке и яичниках. В основном боль чаще всего ощущается как тянущая в области паха, однако может «отдавать» и в правый или левый бок. Низ живота – это основная часть брюшной полости, но болевые ощущения могут быть спровоцированы патологиями окружающих органов и тканей. Образования кист яичников или желтого тела вызывают тянущие или колющие болевые ощущения в области поясницы или внизу живота, иногда отдают в правый бок. При воспалении маточных труб и яичников болевые ощущения в правом боку сопровождаются повышением температуры, тошнотой, сильной головной болью, выделениями из влагалища и усиливается во время полового контакта. Эндометриоз характеризуется резкими скачкообразными болевыми ощущениями внизу живота, слева или справа поясницы.
Антибиотики, влияющие на печень, и симптомы осложнений
Диагностируя заболевания печени при инфекционных заболеваниях, следует обращать внимание на возможное поражение печени, связанное с применяемыми лекарствами. По статистике, около 10% клинических случаев гепатита вызвано лекарствами
У пожилых пациентов этот процент увеличивается до 50%.
Гепатотоксические вещества в зависимости от патомеханизма действия делятся на два типа:
- обязательные, дозозависимые и факультативные (идиосинкразические);
- не дозозависимые.
Лекарства обычно оказывают непрямое гепатотоксическое действие, конкурентно ингибируя образование важных метаболитов, создавая токсичные производные или нарушая метаболические пути (тетрациклины).
Гепатотоксичность чаще всего наблюдается при использовании тетрациклинов, макролидов или бета-лактамных антибиотиков:
- В случае тетрациклинов может развиться острый некроз гепатоцитов с последующим ожирением печени.
- Использование макролидов иногда вызывает внутрипеченочный холестаз с симптомами, имитирующими механическую желтуху.
- Бета-лактамные антибиотики могут вызывать гепатит смешанного типа с некрозом гепатоцитов и холестазом.
Таблица 3. Типы морфологических изменений печени после приема антибиотиков
| Тип изменения | Антибиотик | Клинические проявления |
| Острый некроз гепатоцитов – ожирение печени | тетрациклины | Синдром стеатоза печени |
| Внутрипеченочный холестаз – гепатоцеллюлярные изменения | макролиды | как при механической желтухе |
| Смешанная форма – некроз гепатоцитов с холестазом. | Бета-лактамные антибиотики | как при гепатите или механической желтухе |
Поражение печени после антибактериальной терапии часто связано с токсико-аллергическими реакциями со стороны других органов. У больных наблюдаются:
- кожная сыпь;
- периферическая кровь с признаками тромбоцитопении и эозинофилии;
- боли в животе;
- лихорадка (часто).
В большинстве случаев прекращение приема препарата приводит к облегчению симптомов и нормализации печеночных тестов. Пациентам рекомендуются антиоксиданты и гепатопротекторные препараты.
Диагностика и лечение
Сами вы диагностировать заболевание не сможете. Если боль возникла во время занятий спортом, то она пройдет через пару дней. Другой вопрос, если боль носит волнообразный характер, усиливается и сопровождает вас на протяжении нескольких дней. Здесь лучше обратиться к врачу за консультацией. Обычно это терапевт. Он соберет анамнез: информация о состоянии пациента, особенности болевых ощущений, препараты, которые вы принимали, спросит о разных признаках и наличии других заболеваний.
После этого врач может направить вас на следующие обследования:
- рентгенография;
- КТ брюшной полости;
- ультразвуковое исследование (УЗИ);
- колоноскопия;
- видеокапсульная эндоскопия;
- осмотр у гинеколога, УЗИ органов малого таза;
- МРТ;
- сдача биологических материалов на анализы – общие анализы крови и мочи, анализ кала, сдача крови на биохимический анализ и другие точные лабораторные исследования;
- копрограмма.
Какое лечение нужно при выявленных заболеваниях? Как правило врач может назначить лекарственные препараты, направленные на избавление от боли, то есть обезболивающие лекарства. Также это могут быть спазмолитики, которые расслабляют мышцы и улучшают моторику кишечник, препараты из группы НПВС. Все это направлено на избавление от боли, но никак не связано с причиной.
При кишечной инфекции могут быть назначены противовирусные средства и антибиотики. После чего обязательно нужно пройти курс препаратов для восстановления микробиоты кишечника. Болезнь Крона требует работы с иммунным статусом, при котором используются цитостатики. Они подавляют воспаления. Если заболевание сопровождается нарушениями в работе ЖКТ, желчного пузыря, поджелудочной железы, назначают препараты от диареи или слабительные средства, призванные нормализовать стул. Для лучшего переваривания пищи используют ферменты.
Заболевания всегда сказываются на запасах организма в отношении витаминов и минералов. Поэтому после лечения, возможно и вовремя назначают восполнить дефициты. Единственным вариантом помощи пациентам с аппендицитом, внематочной беременностью, ущемленной грыжей, разрывом яичников, является операция и хирургическое вмешательство. Возможно помощь хирурга требуется лицам с болезнью Крона, если есть свищи и абсцесс в кишечнике.
Чтобы избежать развития серьезных осложнений и их обострения, не затягивайте с посещением врача. В таких случаях лучше не заниматься самолечением самостоятельно, поскольку это может только усугубить ситуацию и принести негативные последствия. При возникновении любых беспокоящих признаков и неприятных изменений следует записаться на консультацию к врачу в медицинскую клинику в течение ближайшего времени. После обращения пациента доктор проведет осмотр, назначит необходимые инструментальные и диагностические исследования. Он назначит необходимое медикаментозное лечение и методы терапии и профилактики в зависимости от диагноза. Не пренебрегайте своим здоровьем, проходите профилактические осмотры ежегодно, чтобы исключить появление различных патологий и серьезных отклонений. Запишитесь на прием к врачам уже сейчас в медицинском центре Mriya Life в Ялте. Запись доступна онлайн на сайте и по телефону.
Осложнения после лапароскопической холецистэктомии
Самыми распространенными интраоперационными осложнениями являются пересечение пузырной артерии и общего жёлчного протока. Кровотечение из пересеченной пузырной артерии останавливается клипированием и не вызывает технических трудностей у опытного хирурга. Повреждение общего жёлчного протока требует выполнение реконструктивного вмешательства, сопряженного со значительными трудностями. В отдаленной перспективе такая хирургическая травма может привести к значительному снижению качества жизни и инвалидизации.
Выполнение холецистэктомии при помощи малоинвазивного и высокотехнологичного оборудования позволяет значительно снизить риски интраоперационных осложнений.
Причины появления заболеваний органов малого таза
Половой контакт — один из основных путей передачи возбудителей. Однако возможны и заражение в быту, и распространение возбудителей через кровь, лимфу, и передача инфекции от матери к ребенку во время родов.
Пик заболеваемости ВЗОМТ отмечается у пациенток 15-24 лет, после 30 лет частота случаев воспалительных заболеваний органов малого таза заметно сокращается. Это связано, в первую очередь, с изменением полового поведения и социального статуса женщин.
Данная группа заболеваний редко встречается при беременности и в период постменопаузы.
Таким образом, риск развития ВЗОМТ напрямую связан с возрастом, сексуальной активностью, частотой смены половых партнеров и другими факторами. Также причиной инфицирования могут стать диагностические и хирургические манипуляции на органах малого таза.
Можно выделить следующие факторы, провоцирующие появление заболеваний в органах малого таза:
- отсутствие постоянного полового партнера;
- секс без применения методов барьерной контрацепции;
- несоблюдение правил личной гигиены;
- внутриматочные вмешательства, в том числе и применение внутриматочных спиралей;
- переохлаждение организма и др.

1
УЗИ органов малого таза
2
УЗИ органов малого таза
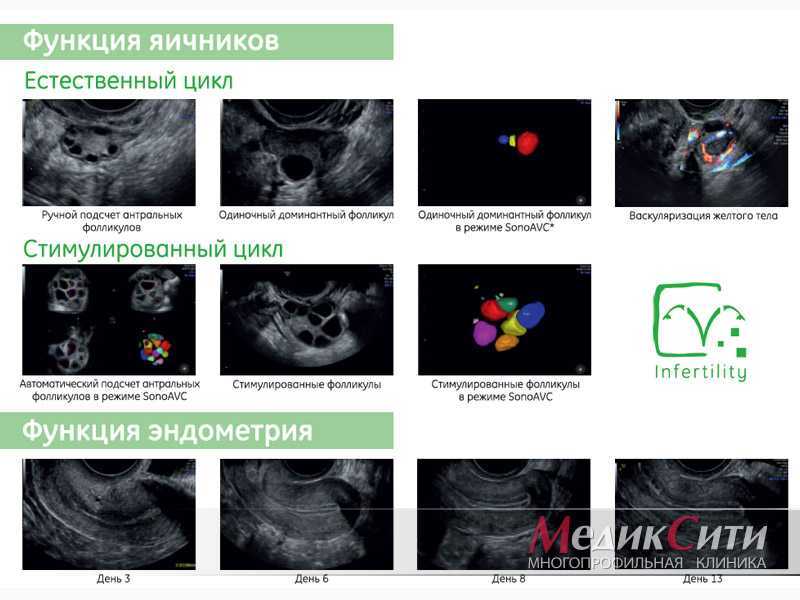
3
Диагностика заболеваний органов малого таза
Лечение
От болевых ощущений в спине можно избавиться только устранив первопричину данного симптома. Комплексное лечение зависит от характера заболевания. При язвенной болезни желудка и 12-перстной кишки назначается комплексная медикаментозная терапия, включающая перечень таких групп лекарственных медикаментов:
- ингибиторы протонной помпы;
- блокаторы н2 гистаминовых рецепторов;
- обволакивающие средства;
- антациды;
- препараты висмута.
При запущенном течении язвенной болезни выполняется оперативное вмешательство. Если болит желудок и присутствует боль в пояснице, то это также может указывать на развитие язвы.
Если причиной боли является хронический панкреатит, то пациентам назначается диетотерапия, полный отказ от употребления алкоголя, обезболивающие препараты, кишечные сорбенты.
В том случае, если боль в спине связана с воспалением желчного пузыря, пациентам назначается диетотерапия, физиотерапевтические мероприятия, а также медикаментозная терапия, включающая анальгетики, спазмолитики, антибиотики желчегонные препараты, препараты желчных кислот.
При хеликобактер ассоциированной язве желудка выполняется так называемая эрадикация. Таким пациентам назначается антибиотикотерапия и другие группы лекарственных средств. Доказанной эффективностью в лечении и профилактике язвенной болезни желудка, гастрита и других заболеваний ЖКТ, обладает метапребиотик Стимбифид Плюс.
Это натуральное средство имеет трехкомпонентный состав, стимулирует рост и размножение естественной микрофлоры желудочно-кишечного тракта, ускоряет процесс регенерации слизистой оболочки желудка, оказывает губительное воздействие на бактерию Хеликобактер Пилори и повышает общую сопротивляемость организма. Стимбифид Плюс на 100% безопасен для организма, поэтому может использоваться для лечения и профилактики у детей и пациентов пожилого возраста.
13.04.2022
66002
38
/ Доктор Стимбифид
Болезни органов пищеварения
Достаточно часто жалобы пациента на то, что у него болит справа в грудной клетке, могут сигнализировать о неполадках с ЖКТ. Как правило, такие болезни сопровождаются рядом весьма характерных дополнительных признаков – тошнотой и рвотой, повышением температуры тела, расстройством стула.
Гепатит
Опасное заболевание, поражающее печень, развивается в результате переливания в организм человека зараженной крови (формы В и С), передается также через грязные руки (форма А). Характерный симптом гепатита не только боль, но и пожелтение белков глаз, связанное с увеличением количества билирубина в крови.
Язва желудка
Может появляться как ответ организма на злоупотребление острой, жирной и жареной пищей, а также алкоголем. Нередко язвенной болезни предшествуют другие поражения ЖКТ. Патология характеризуется образованием перфорации в стенке желудка, через которую его содержимое попадает в брюшную полость. Как правило, при язве больной жалуется на то, что наиболее интенсивно болит справа (в том числе и в грудной клетке) во время либо после приема пищи.
Панкреатит
К панкреатиту (воспалению поджелудочной железы) в нашей стране относятся не очень ответственно, считая, что достаточно купировать болевые симптомы. На самом деле столь беспечное отношение к заболеванию может привести к ряду более серьезных проблем, которые потребуют уже срочного хирургического вмешательства.
Почему болит спина?
Это может быть связано с заболеваниями внутренних органов, травмой позвоночника (в т. ч. переломом), неврологические боли обычно указывают на остеохондроз, а иногда это симптом патологии ЖКТ, камней в почках и др.
Кроме того, спина в некоторой степени предрасположена к травмированию и боли. Позвоночник осуществляет как минимум 4 функции: опорную, защитную, амортизационную и двигательную. Поэтому если появилась боль, это может быть следствием плохой осанки, сильной единовременной нагрузки, резкого движения или поворота.
Что делать при боли в спине?
Обратиться к врачу, пройти обследование. На основании диагностики станет ясно, как вылечить боль в спине, в зависимости от ее первопричины.
Роль печени в организме человека
Печень – это крупный железистый орган, составляющий 1/50 массы тела взрослого человека. Он располагается в брюшной полости, под диафрагмой, в области правого подреберья. Орган выполняет следующие функции:
- метаболическую – играет ключевую роль в обмене жиров, белков, углеводов и других веществ;
- пищеварительную – вырабатывает желчь, которая выполняет важную функцию в пищеварении: обеспечивает смену желудочного пищеварения на кишечное;
- депонирующую – в печени происходит накопление энергетических резервов гликогена, минеральных веществ и витаминов;
- секреторную – печень секретирует желчь, которая активирует поджелудочные ферменты трипсин и липазу;
- экскреторную – выведение вместе с желчью продуктов метаболического обмена;
- гемостатическую – участие в поддержании постоянства внутренней среды организма;
- детоксикационную – в печени происходит биотрансформация гормонов, билирубина, алкоголя, нейтрализация ядовитых продуктов жизнедеятельности болезнетворных микроорганизмов, метаболитов, токсинов, лекарственных препаратов и пр.;
- барьерную – звездчатые ретикулоэндотелиоциты печени (клетки Купфера), обладающие фагоцитарными свойствами, поглощают бактерии, чужеродные частицы, мертвые клетки и т. д.
В силу своей многофункциональности и морфофизиологических особенностей печень становится основным объектом поражения (органом-мишенью) при различных инфекционных и соматических заболеваниях.
Как устроены жёлчевыводящие пути и как они работают?
Жёлчевыводящие пути представляют собой систему протоков, берущих свое начало от гепатоцитов, и постепенно собирающихся в междольковые, сегментарные и правый и левый долевые протоки, которые объединяются в общий печеночный проток. Одним из этапов жёлчеотведения является ее накопление в резервуаре – жёлчном пузыре. Главной функцией жёлчного пузыря является концентрирование жёлчи и выделение ее в просвет двенадцатиперстной кишки во время пищеварения. Объем этого органа составляет около 80 мл.
Жёлчный пузырь располагается на нижней поверхности печени. Он представляет собой полый мышечный орган, снаружи покрытый серозной оболочкой, а изнутри выстланный слизистой. В строении жёлчного пузыря выделяют дно, тело и шейку пузыря, которая переходит в пузырный проток.



































