ХРОНИЧЕСКИЙ БРОНХИТ
Хронический бронхит — хроническое воспаление бронхов, возникающее в результате затянувшегося острого бронхита (например, после перенесенной кори или гриппа) или же длительного воздействия на слизистую оболочку бронхов бактерий (например, Haemophilus influenzae, Streptococcus pneumoniae) или вирусов (например, RS-вирус, аденовирусы), физических и химических факторов (курение, охлаждение дыхательных путей, запыление, загрязненность воздуха промышленными отходами и т.д.). В настоящее время доказано, что хронический бронхит почти в 100% случаев развивается у курильщиков. Хроническое воспаление может сопровождаться метаплазией эпителия, в результате чего снижается количество клеток, имеющих реснички. При постоянном воздействии сигаретного дыма может происходит дисплазия эпителия, вплоть до развития злокачественных новообразований.
В клинике обострения заболевания сочетаются с периодами ремиссии. У большинства больных с хроническим бронхитом развивается эмфизема легких. Осложнениями хронического бронхита являются правожелудочковая недостаточность и легочная недостаточность.
Морфологические изменения. На ранних этапах заболевания хронический бронхит инфекционной природы может вначале иметь локальный характер, возникает воспаление дыхательных бронхиол, имеющих диаметр менее 2 мм. Хроническое воспаление может привести к деструкции стенки бронхиолы и окружающих ее волокон эластина, что влечет за собой развитие центролобулярной эмфиземы. Снижение давления воздуха и податливость стенок бронхиол, вместе с закупоркой просвета слизью, приводят к значительным затруднениям прохождения воздуха по воздухоносным путям. Хронический бронхит и эмфизема обычно наблюдаются одновременно в различной пропорции. Клинические симптомы заболевания появляются при обширном поражении бронхиального дерева. Хронический бронхит развивается чаще в бронхах II, VI, VIII, IX и Х сегментов, т.е. там, где чаще всего возникают очаги пневмонии и имеются неблагоприятные предпосылки для рассасывания экссудата. В бронхах наблюдается гиперсекреция слизи. Локальные формы хронического бронхита становятся источником развития хронического диффузного бронхита, когда поражается все бронхиальное дерево. При этом стенка бронхов становится утолщенной, окружается прослойками соединительной ткани, иногда отмечается деформация бронхов. При длительном течении бронхита могут возникать мешковидные или цилиндрические бронхэктазы.
Микроскопические изменения в бронхах при хроническом бронхите разнообразны. В одних случаях преобладают явления хронического катарального воспаления с атрофией слизистой оболочки, кистозным превращением желез, метаплазией покровного призматического эпителия в многослойный плоский, увеличением числа бокаловидных клеток; в других — в стенке бронха и особенно в слизистой оболочке резко выражены клеточная воспалительная инфильтрация и разрастания грануляционной ткани, которая выбухает в просвет бронха в виде полипа — полипозный хронический бронхит. При созревании грануляционной и разрастании в стенке бронха соединительной ткани мышечный слой атрофируется и бронх подвергается деформации — деформирующий хронический бронхит. При хроническом бронхите нарушается дренажная функция бронхов, что ведет к задержке их содержимого в нижележащих отделах, закрытию просвета мелких бронхов и бронхиол и развитию бронхолегочных осложнений, таких как ателектаз (активное спадение респираторного отдела легких вследствие обтурации или компрессии бронхов), обструктивная эмфизема, хроническая пневмония, пневмофиброз.
Причины эмфиземы легких
- Нарушение эластичности и прочности тканей легкого:
- Врожденная недостаточность a-1 антитрипсина. У людей с этой аномалией протеолитические ферменты (функция которых уничтожать бактерии) разрушают стенки альвеол. Тогда как в норме a-1 антитрипсин обезвреживает эти ферменты через несколько десятых секунды, после их выделения.
- Врожденные дефекты строения легочной ткани. Из-за особенностей строения бронхиолы спадаются, и повышается давление в альвеолах.
- Вдыхание загрязненного воздуха: смог, табачный дым, угольная пыль, токсические вещества. Наиболее опасными в этом отношении признаны кадмий, окислы азота и серы, выделяемые тепловыми станциями и транспортом. Их мельчайшие частицы проникают в бронхиолы, откладываются на их стенках. Они повреждают реснитчатый эпителий и сосуды, питающие альвеолы а также активизируют особые клетки альвеолярные макрофаги. Они способствует повышению уровня нейтрофильной эластазы, протеолитического фермента, разрушающего стенки альвеол.
- Нарушение гормонального баланса. Нарушение соотношения между андрогенами и эстрогенами нарушает способность гладких мышц бронхиол к сокращению. Это приводит к растяжению бронхиол и образованию полостей без разрушения альвеол.
- Инфекции дыхательных путей: хронический бронхит, пневмония. Клетки иммунитета макрофаги и лимфоциты выявляют протеолитическую активность: они вырабатывают ферменты, растворяющие бактерии и белок, из которого состоят стенки альвеол. К тому же сгустки мокроты в бронхах пропускают воздух внутрь альвеол, но не выпускают его в обратном направлении. Это приводит к переполнению и перерастяжению альвеолярных мешочков.
- Возрастные изменения связаны с ухудшением кровообращения. К тому же пожилые люди более чувствительны к токсическим веществам в воздухе. При бронхитах и пневмониях легочная ткань хуже восстанавливается.
- Повышение давления в легких.
- Хронический обструктивный бронхит. Нарушается проходимость мелких бронхов. При выдохе в них остается воздух. С новым вдохом поступает новая порция воздуха, что приводит к перерастяжению бронхиол и альвеол. Со временем в их стенках возникают нарушения, приводящие к образованию полостей.
- Профессиональные вредности. Стеклодувы, музыканты-духовики. Особенностью данных профессий является повышение давления воздуха в легких. Постепенно ослабляются гладкие мышцы в бронхах, и нарушается кровообращение в их стенках. При выдохе весь воздух не изгоняется, к нему добавляется новая порция. Развивается порочный круг, приводящий к появлению полостей.
- Закупорка просвета бронха инородным телом приводит к тому, что воздух, оставшийся в сегменте, легкого не может выйти наружу. Развивается острая форма эмфиземы.
Ученым не удалось установить точную причину развития эмфиземы легких. Они считают, что появление болезни связано с сочетанием нескольких факторов, которые одновременно воздействуют на организм.
Механизм повреждения легких при эмфиземе
- Растяжение бронхиол и альвеол – их размер увеличивается вдвое.
- Гладкие мышцы растягиваются, а стенки сосудов истончаются. Капилляры запустевают и нарушается питание в ацинусе.
- Эластические волокна дегенерируют. При этом разрушаются стенки между альвеолами и образуются полости.
- Уменьшается площадь, в которой происходит газообмен между воздухом и кровью. Организм испытывает дефицит кислорода.
- Расширенные участки сдавливают здоровую ткань легких, что еще больше нарушает вентиляционную функцию легких. Появляется одышка и другие симптомы эмфиземы.
- Для компенсации и улучшения дыхательной функции легких активно подключается дыхательная мускулатура.
- Увеличивается нагрузка на малый круг кровообращения – сосуды легких переполняются кровью. Это вызывает нарушения в работе правых отделов сердца.
Факторы риска и причины периферического рака легкого
Как и всякий онкологический процесс, периферический рак может развиваться под влиянием канцерогенных факторов. Прежде всего, к ним относятся вредные производственные условия. Рак легкого может развиваться при длительном контакте с различными смолами, тяжелыми металлами, газами и другими химическими веществами, которые используются на производстве.
Риск развития периферического рака легкого увеличивается при наличии генетической предрасположенности. Вредные привычки — прежде всего курение, а также загрязнение окружающей среды пагубно влияют на состояние органов дыхания.
Риск периферического рака возрастает с возрастом. Способствуют этому сопутствующие болезни дыхательной системы и эндокринные заболевания. По статистике, чаще встречается рак правого легкого (56% от всех случаев), в верхней его доле.
Классификация пневмофиброза
В зависимости от причины развития выделяют два вида фиброза легких:
- интерстициальный — причина разрастаний соединительной ткани выявляется;
- идиопатический — определение причин, вызывающих фиброз, невозможно.
Поражение легочной паренхимы при этой патологии бывает одно- или двусторонним.
По распространенности патологического процесса выделяют две основные формы пневмофиброза:
- очаговый (или ограниченный, локальный) — фиброзированию подвергается только ограниченный участок паренхимы легкого, патология никак себя не проявляет или влияет на газообмен незначительно;
- диффузный (тотальный) – участки фиброза распространяются почти по всему органу, его объем уменьшается, легкое становится ригидным, объем вентиляции сильно уменьшается.
Локальный пневмофиброз может быть мелко- или крупноочаговым. Его особой разновидностью считают карнификацию, при которой легочная ткань напоминает сырое мясо и в ней могут обнаруживаться очаги нагноения, фибринозный экссудат, фиброателектазы и пр.
В зависимости от локализации выделяют несколько видов легочного фиброза:
- тяжистый — участки фиброза выглядят как умеренное разрастание тяжей рубцовой ткани, которое смешивается с неизмененной легочной паренхимой, обычно развивается у курильщиков из-за дисфункции бронхов;
- линейный — фиброзное поражение паренхимы легких;
- апикальный — очаги фиброза располагаются в верхушке органа;
- базальный — поражения затрагивают нижние отделы легкого;
- прикорневой — рубцовые изменения обнаруживаются в зоне соединения легкого с органами средостения.
ДИФФУЗНЫЕ ВНУТРИЛЕГОЧНЫЕ КРОВОИЗЛИЯНИЯ
При синдроме Гудпасчера происходит повреждение легочной ткани с развитием кровоизлияний в результате действия антител, направленных против базальной мембраны капилляров альвеол и клубочков почек.
Также этот синдром развивается при идиопатическом легочном гемосидерозе — редком заболевании, которое наиболее часто встречается у детей. Клинически болезнь проявляется периодическими приступами, во время которых у больных наблюдаются кровохаркание, кашель и одышка, однако иногда болезнь протекает без явных проявлений, приводя к фиброзу легочной ткани. Морфологически определяется массивное повреждение альвеол с гиперплазией пневмоцитов II типа.
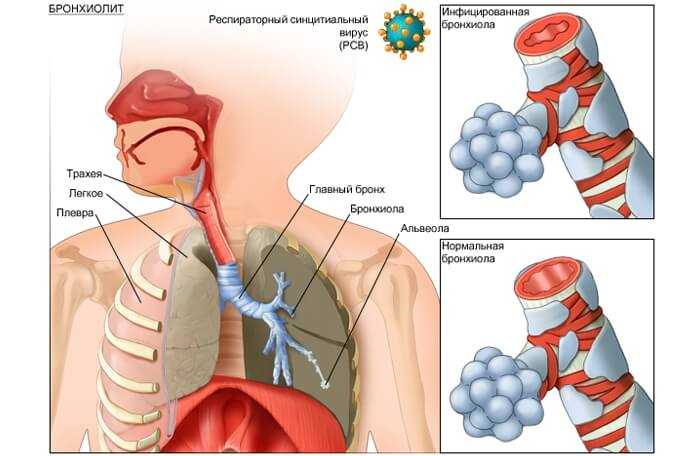
Механизм развития
Основной виновник болезни — это инфекция. О ней стоит говорить во множественном числе, поскольку патологический процесс может развиваться на фоне широкого ряда инородных агентов.
Какие структуры чаще всего провоцируют бронхиолит:
- Вирусы. Респираторно-синцитиальный, штаммы герпеса, грипп и прочие возбудители ОРВИ. Счет вариантов идет на десятки.
- Бактерии. Намного реже. Микоплазмы, стафилококки, пневмомокки.
- Грибки. В основном, это условно-патогенные кандиды.
Интересно, что характер возбудителей, самые частые виновники бронхиолита меняются по мере взросления пациентов. Если в первые месяцы жизни пальму первенства прочно занимает респираторно синцитиальный вирус, затем она переходит к адено— и риновирусам. А следом эстафету принимает грипп, корь, герпес. И так далее.
Одного только инфекционного поражения для развития патологического процесса мало. Необходимо сочетание группы факторов. Второй весомый момент — это снижение местного и общего иммунитета.
У детей ранних лет подобная проблема связана с искусственным вскармливанием, хроническими заболеваниями, источниками длительно текущей инфекции, неполноценным питанием.
У взрослых и пациентов старшего возраста виновниками могут быть длительная иммобилизация, сидячий образ жизни, а также вирус иммунодефицита в анамнезе (ВИЧ-позитивный статус).
Не всегда патологический процесс имеет чисто инфекционное происхождение. В некоторых случаях расстройство развивается как результат аллергической реакции.
Механизм или патогенез сложный. Выглядит примерно так:
- На организм пациента воздействует первичный фактор-провокатор проблемы. Например, вирус гриппа. Или же какой-либо аллерген.
- В ответ, начинается иммунная реакция. В результате таковой, происходит разрушение, некротический расплав бронхиол. Пока еще в малых объемах.
- Тело пытается избавиться от продуктов распада собственных и чужеродных клеток. Образуется много мокроты.
- Начинается обструкция. Это результат воспаления и отека мелких бронхиол.
- Возникает двойственный ответ: с одной стороны, скапливается много слизи. С другой — размножаются инородные агенты. Даже если процесс аллергический, развивается вторичное инфицирование.
Результат — еще большее воспаление и усугубление патологического состояния.
Несмотря на сказанное, прогнозы у расстройства позитивные. Об этом речь пойдет далее.
Определение болезни
Саркоидоз относят к числу интерстициальных заболеваний легких. Интерстиций — это соединительная ткань внутри легкого, которая образует стенки альвеол, перегородки и другие его структуры. При саркоидозе легких происходит патологическое скопление в тканях иммунных клеток — фагоцитов и лимфоцитов. В дальнейшем это приводит к образованию воспалительных узелков, которые называют гранулемами. Поэтому саркоидоз еще называют доброкачественным гранулематозом. Причина болезни непонятна, но исследования показывают, что саркоидоз можно отнести к числу аутоиммунных заболеваний. Это заболевания, при которых иммунитет атакует собственные клетки организма.
Опасность саркоидоза легких заключается в том, что гранулемы могут расти и сливаться, образуя обширные воспалительные очаги. Затем они рассасываются, но оставляют после себя не функциональную рубцовую ткань. Таким образом, уменьшается количество легочной ткани, в которой происходит газообмен. Функция легких ухудшается, что приводит к нарушению работы всего организма, ведь в кровь поступает недостаточно кислорода (который необходим всем тканям и органам).
Поскольку болезнь носит системный характер, то поражаться могут не только легкие, но и другие органы. В частности, это печень, лимфатические узлы и селезенка. В редких случаях саркоидоз затрагивает кожу, кости и органы зрения.
Заболевание встречается во всех странах, но больше всего саркоидозом легких страдают жители северных широт (60 случаев на 100 тыс. населения). Чем ближе к экватору, тем реже встречается эта болезнь. Основная категория больных — люди в возрасте 20-40 лет, а также женщины старше 50 лет???.
Женщины саркоидозом болеют чаще мужчин. Кроме того, у заболевания имеются и расовые особенности. Многолетние наблюдения в США показывают, что среди темнокожих саркоидоз легких встречается в 2,5-5 раз чаще, чем у светлокожих.
Может ли саркоидоз переродиться в рак легких?
Нет, поскольку изначально эта болезнь является доброкачественной. Вероятность развития злокачественного процесса при саркоидозе такая же, как и при любых других воспалительных заболеваниях (если рассматривать воспаление в качестве фактора озлокачествления). Но это вовсе не значит, что саркоидоз не опасен. Если болезнь не лечить, то существенно возрастает риск развития дыхательной недостаточности. Это тяжелое осложнение, которое в дальнейшем затрагивает почти все органы, поскольку организм при этом недополучает кислород.
Как лечить в домашних условиях у взрослых
Терапия сложных форм заболевания проводится в условиях стационара. Остаточное лечение бронхопневмонии у взрослых допускается осуществлять в домашних условиях. Как и у маленьких пациентов, ключевой составляющей выздоровления служит фармакотерапия.
Таблица 2. Чем необходимо лечить бронхопневмонию у взрослых
| Группа препаратов | Их роль в лечении бронхопневмонии у взрослых |
|---|---|
| Антибиотики | Подавляют рост живых организмов, которые в большинстве случаев и являются причиной заболевания. Преимущественно назначается сочетание защищенных пенициллинов, цефалоспоринов, макролидов. Выбор конкретного препарата зависит от возбудителя патологии. Весьма эффективны при бронхопневмонии такие препараты, как: Флемоксин Солютаб, Спектрацеф, Фромилид |
| Противовирусные средства | Необходимы для лечения заболевания вирусной этиологии |
| Кортикостероиды | Гормональные препараты, снимающие симптомы и ускоряющие лечение бронхопневмонии у взрослых. Обладают выраженной противовоспалительной активностью, снижают проявления аллергии |
| Муколитики и отхаркивающие средства | Разжижают мокроты и стимулируют ее выведение из дыхательных путей |
| Иммуномодуляторы | Благотворно сказываются на работе иммунной системы |
Рассматривая вопрос о том, как лечить бронхопневмонию, нельзя обойти стороной физиопроцедуры. Пациенту рекомендуют ингаляции, электрофорез, волновое лечение легких, массаж грудной клетки. Для скорейшего восстановления после болезни назначают лечебную физкультуру.
Диагностика легочной эмфиземы
В первую очередь, врач-пульмонолог проводит опрос пациента с целью получения информации о жалобах, привычке курения и других факторах риска возникновения данной патологии, как например, работа с токсичными веществами. Эмфизему легких можно вылечить, опираясь на анамнез жизни пациента, результаты обследований и сведения об особенностях развития заболевания.
При физикальном осмотре врач проводит аускультацию (выслушивание) легких, обращает внимание на форму грудной клетки и окраску кожных покровов. На гипервентиляцию может указывать бочкообразная форма грудной клетки
Признаком легочной эмфиземы является также синюшный оттенок губ и пальцев.
Дальнейшая диагностика включает в себя проверку функции легких:
- спирометрию;
- бодиплетизмографию;
- анализ газового состава крови.
Большое значение в клинической диагностике эмфиземы легких имеет лучевая диагностика:
- рентген грудной клетки;
- компьютерная томография.
Лечение пневмофиброза
Тактика лечения пневмофиброза определяется тяжестью его проявлений. При бессимптомном течении пациенту рекомендуется динамическое наблюдение у пульмонолога для исключения прогрессирования склеротических изменений. В остальных случаях тактика терапии определяется персонально. При необходимости рекомендуется госпитализация.
При частом возникновении обострений воспалительного процесса (развитии пневмоний, бронхитов) пациенту назначаются антибиотики, противогрибковые или противовирусные средства, бронхолитические, муколитические и отхаркивающие средства. Больным с аллергическими проявлениями или диффузным пневмосклерозом назначаются глюкокортикоиды и цитостатики. В тяжелых случаях рекомендуется проведение лечебной бронхоскопии для улучшения отхождения мокроты.
По рекомендации врача медикаментозная терапия может дополняться приемом народных средств. Обычно при пневмофиброзе применяются лекарственные травы с отхаркивающими и противовоспалительными свойствами, природные адаптогены для повышения иммунитета.
Для замедления прогрессирования фиброзных изменений в паренхиме легких рекомендуется прием антиоксидантов, иммуномодуляторов и средств с противофиброзными свойствами.
Всем пациентам с пневмофиброзом рекомендуется исключить из рациона жирные, острые и чрезмерно соленые блюда. В рацион нужно включать больше продуктов с витамином С и полноценную белковую пищу: мясо, рыбу, морепродукты, молочнокислые продукты и цельное молоко, злаки. При наличии сопутствующих заболеваний необходима коррекция диеты при помощи диетолога.
Больным с пневмофиброзом показан прием витаминно-минеральных комплексов и отказ от курения. Также следует исключать влияние различных внешних негативных факторов: воздействие дыма (в том числе и при пассивном курении), пыли, промышленных газов и агрессивных химических веществ. Людям, работающим на вредных предприятиях, рекомендуется смена работы.
При развитии сердечной недостаточности к лечению пациента подключаются кардиологи. Для устранения этих осложнений пневмосклероза больному назначаются сердечные гликозиды и препараты калия.
Медикаментозное лечение пневмофиброза может дополняться различными физиотерапевтическими процедурами:
- оксигенотерапией;
- массажем;
- лечебной физкультурой;
- дыхательной гимнастикой и др.
Прогноз
Если рак легких не лечить, то прогноз самый плохой. После постановки диагноза человек живет около двух лет.
При хирургическом лечении заболевания выживаемость протяженностью в пять лет бывает у тридцати процентов больных.
На первой стадии рака легких выживаемость пациента составляет восемьдесят процентов.
На второй стадии рака легких выживаемость – сорок пять процентов.
На третьей стадии – двадцать процентов.
При отдельной лучевой терапии или химиотерапии выживаемость при раке легких составляет десять процентов.
При лечении комбинированного характера выживаемость составляет около сорока процентов.
Неблагоприятным считается появление метастаз в лимфатических узлах и других органах.
Лечение рака легких на разных стадиях
На ранних стадиях основным видом лечения рака легкого является хирургия. Если опухоль небольшая, можно удалить небольшую часть легкого, в которой она находится – выполнить клиновидную резекцию или сегментэктомию. В большинстве же случаев выполняют лобэктомию (удаление доли легкого) или пневмэктомию (удаление всего легкого) – это помогает снизить риск того, что в легком останутся раковые клетки, из-за которых потом может произойти рецидив.
Хирургическое вмешательство может быть дополнено курсом химиотерапии, лучевой терапией. Если есть подозрение, что рак мог распространиться в близлежащие лимфатические узлы, их также удаляют.
Начиная с III стадии хирургическое удаление опухоли становится возможным не всегда. Тем не менее, у некоторых пациентов может быть выполнена циторедуктивная операция, во время которой хирург старается удалить как можно большее количество опухолевой ткани.
При неоперабельном раке легкого на поздних стадиях основными методами лечения становятся химиотерапия, лучевая терапия, иммунотерапия.
Узнайте подробнее о лечении и химиотерапии рака легкого в «Евроонко».
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Список литературы:
- Клинические рекомендации. — Рак лёгкого. — Министерство здравоохранения РФ. — 2018 г.
- М.Б. Бычков, Э.Н. Дгебуадзе, С.А. Большакова. МЕЛКОКЛЕТОЧНЫЙ РАК ЛЕГКОГО. ПРАКТИЧЕСКАЯ ОНКОЛОГИЯ • Т.6, No 4 – 2005.
- Рекомендации по ранней диагностике рака лёгкого для врачей первичного звена. 11 ноября 2014 г.
- О. В. Синяченко, Ю. В. Думанский, О. Ю. Столярова, Е. Д. Егудина. — МЕСТО ОПУХОЛИ ПАНКОСТА-ТОБИАСА СРЕДИ ВЕРХНЕДОЛЕВОГО РАКА ЛЕГКОГО. — Укр. пульмонол. журнал. 2015, No 4, С. 32–34.
- Практические рекомендации по лекарственному лечению больных мелкоклеточным раком легкого. — RUSSCO. — 2014.
- Метастатические немелкоклеточный рак легкого. NCCN GUIDELINES FOR PATIENTS. — 2019.
- Ранний и местно-распространенный немелкоклеточный рак легкого. NCCN GUIDELINES FOR PATIENTS. — 2019.
- А.Х.Трахтенберг, К.И.Колбанов, С.А.Седых. — Особенности диагностики и лечения рака легкого. – Пульмонология 4’2008.
- David Planchard, Silvia Novello, Solange Peters. – Немелкоклеточный рак легкого (НМРЛ). – ESMO Рекомендации для пациентов. 2019 European Society for Medical Oncology.
- Иванов, С. А. Рак легкого: учеб.-метод. пособие для студентов 5 курса медико-диагностического факультета, 6 курса лечебного факультета и факультета по подготовке специалистов для зарубежных стран / С. А. Иванов, Ю. В. Нагла, Д. Ю. Коннов. — Гомель: учреждение образования «Гомельский государственный медицинский университет», 2011. — 32 с.
- Вагнер, Р.И. Опухоли легких / Р.И. Вагнер // СПб., 2008 – 164 с.
- Воробьев, А.В. Комбинированное лечение немелкоклеточного рака легкого стадии с неоадьювантной химиотерапией и интраоперационным облучением на фоне радиосенсибилизации: автореф. дис. канд. мед. наук / А.В. Воробьев. – Томск, 2010. – 24 с.
- P. E. Postmus, K. M. Kerr, M. Oudkerk. — Early and locally advanced non-small-cell lung cancer (NSCLC). — ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up.
- A.-M.C. Dingemans, M. Fr?h, A. Ardizzoni. — Small-cell lung cancer: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up. Volume 32, ISSUE 7, P839-853, July 01, 2021. https://doi.org/10.1016/j.annonc.2021.03.207






























