Что входит в компетенцию врача эндоскописта
Изначально эндоскопическое обследование использовалось только для диагностики, впоследствии аппаратуру усовершенствовали, стали изготавливать, проектируя в ней специальные приспособления, позволяющие проводить некоторые манипуляции. Также существуют аппараты для проведения дополнительных исследований, например, с ультразвуковыми датчиками.
Это позволяет использовать ее практически во всех областях медицины, поэтому объяснить: «Кто это, эндоскопист?» однозначно невозможно. Такая специализация нужна врачам разных специальностей:
- гастроэнтерологам, при болезнях желудочно-кишечного тракта (фиброгастродуоденоскопия);
- гинекологам, для обследования влагалища и шейки матки (кольпоскопия), полости матки (гистероскопия), диагностики маточных труб, яичников (лапароскопия).
- урологам, для иследования уретры, мочевого пузыря (цистоскопия);
- проктологам, для диагностики болезней прямой кишки (ректороманоскопия), толстого кишечника (колоноскопия);
- артрологам, ортопедам (артроскопия);
- хирургам, для обследования органов брюшной полости (лапароскопия), грудной полости (торакоскопия) средостения (медиастиноскопия);
- пульмонологам, для обследования и манипуляций на бронхах (бронхоскопия);
- кардиохирургам, специалистам по сосудистой хирургии для исследования сердца, проведения диагностических и лечебных мероприятий (установки стентов, удаление тромбов, операции на сердце).
- диагностам, специалистам по УЗИ для чреспищеводной УЗИ и др.
Что лечит эндокринолог?
Гормоны синтезируются в щитовидной и поджелудочной железе, гипофизе и гипоталамусе, в коре надпочечников, у женщин – в яичниках, у мужчин – в шишковидном теле, если их количество уменьшается или увеличивается, диагностируют болезни эндокринного характера.
Список эндокринных заболеваний:
- патологии щитовидки – гипотиреоз, тиреотоксикоз, зоб различного происхождения, тиреоидит, тиреотоксическая аденома, Базедова болезнь;
- сахарный и несахарный диабет, и сопутствующие болезни – диабетология считается отдельным направлением в эндокринологии;
- ожирение, вызванное гормональными сбоями, метаболический синдром;
- акне, угревая сыпь, выпадение волос;
- акромегалия – высокое содержание гормона роста;
- болезнь Иценко-Кушинга – патология надпочечников;
- повышенное или пониженное содержание кальция;
- болезнь Аддисона – дефицит в организме кортикостероидных гормонов, возникает при проблемах в коре надпочечников;
- остеопороз;
- врождённые эндокринные болезни;
- нарушения нервно-психического характера.
Детский эндокринолог – врач этой специализации занимается изучением роста детей, полового созревания у подростков, доктор фиксирует все отклонения и патологии, проводит их коррекцию.
Гинеколог-эндокринолог занимается лечением болезней репродуктивной системы не воспалительного характера – поликистоз, эндометриоз, мастопатия, бесплодие гормонального происхождения, гиперандрогения, выявляет и устраняет причины сбоев в менструальном цикле, отставания в половом развитии у девочек, подбирает препараты для улучшения самочувствия при ПМС и климаксе.
Устранением проблем гормонального характера у мужчин занимается эндокринолог-уролог .
Хирург-эндокринолог – специалист проводит лечение совместно с онкологом, осуществляет операции по удалению гормонопродуцирующих и гормонозависимых новообразований, контролирует восстановление после хирургического вмешательства.
Показания к проведению ФГДС
Сделать ФГДС в плановом порядке (платно) можно и по собственному желанию, чтобы убедиться в отсутствии патологии пищевода, желудка, 12-перстной кишки. Но в большинстве случаев исследование назначает лечащий врач при наличии показаний:
- абдоминальные боли неизвестного происхождения;
- изнуряющая изжога (симптом существует длительное время);
- подозрение на наличие инородных предметов в желудке (проглоченные пуговицы, бусины, монеты и т.п.);
- дискомфорт в пищеводе (боли, ощущение инородного тела);
- беспричинная тошнота;
- снижение или потеря аппетита;
- периодически возникающая рвота;
- внезапное резкое снижение веса;
- анемия неустановленного генеза;
- срыгивание после приема пищи;
- дисфагия (расстройства глотания);
- болезни печени, желчевыводящих путей, поджелудочной железы;
- отягощенная наследственность (рак или язва желудка/12-перстной кишки в роду);
- хронический гастрит, язвенная болезнь желудка или 12-перстной кишки (ежегодно в плановом порядке);
- оценка эффективности проведенного лечения по поводу гастрита, язвенной болезни, ряда других заболеваний;
- полипэктомия (удаление полипов) желудка (после операции в течение года ФГДС выполняется раз в 3 месяца);
- подготовка к травмирующим и полостным операциям (резекция желудка, холецистэктомия);
- определение локализации опухоли в верхних отделах ЖКТ (после выявления новообразования);
- перед операцией удаления полипа желудка;
- уточнение диагноза при стенокардии, аллергических реакциях, неврозах;
- неприятный запах изо рта (при отсутствии проблем с зубами, деснами, слизистой ротовой полости);
- биопсия (забор образца ткани из верхних отделов ЖКТ) по показаниям, при подозрении на онкологическое заболевание.
Также ФГДС выполняется для проведения лечебных манипуляций: удаление инородного предмета из желудка, небольших доброкачественных опухолей/полипов, прижигание, перевязка или клипирование сосудов с гемостатической целью (остановить внутреннее кровотечение при открывшейся язве желудка).
Ключевые факторы для успешных ЛОР-операций
Современное оборудование и щадящие методы
Наша клиника оснащена современным оборудованием фирмы «Karl Storz» — ведущего производителя в области эндоскопии. Такое оборудование обеспечивает удобство работы для врача, а также гарантирует надежность и высокую точность при диагностике и оперативных вмешательствах. Операционная также оснащена коагуляторами для высокоэнергетического воздействия и риноскопическим шейвером для удаления полипов в полости носа и в пазухах.
Применение малоинвазивных эндоскопических методов в отоларингологии дает ряд преимуществ:
Эндоскопическое видеооборудование минимизирует человеческий фактор, который неизбежен при проведении врачом осмотра без такого оборудования. Оборудование дает возможность врачу видеть состояние тканей на мониторе в высоком разрешении и демонстрировать пациенту или его родителям (если пациент — ребенок).
Удаление аденоидов — одна из самых распространенных ЛОР-операций у детей. Главное опасение родителей при необходимости оперативного вмешательства — вероятность рецидивов, которая исключается при эндоскопическом методе.
Эндоскопическое удаление аденоидов — золотой стандарт ЛОР-хирургии, который позволяет врачу четко видеть все, что он делает. Таким образом, исключается вероятность того, что лимфоидная ткань останется и через какое-то время начнет опять разрастаться. Хирург полностью удаляет эту ткань, а затем коагулирует ложе, при необходимости он воздействует на валики слуховых труб, чтобы предотвратить развитие их дисфункции и отитов.
Опытные и квалифицированные врачи-хирурги
В нашей клинике работают специалисты с многолетним стажем и опытом
Важно, что у них значительный опыт работы именно с эндоскопической техникой и они владеют щадящими методами оперативного вмешательства. Это имеет большое значение, потому что лор-структуры расположены в лицевой области, они очень мелкие, хорошо кровоснабжаются и иннервируются
При излишнем радикализме во время лор-операций могут возникать различные неприятные последствия вплоть до серьезных осложнений.
Возможные последствия некачественных операций
При больших разрезах можно затронуть нервные волокна, что вызывает серьезный дискомфорт у пациента в послеоперационном периоде, а иногда и парастезии — искаженные ощущения. Пересеченные нервные волокна восстанавливаются со временем, но все это время пациенту приходится испытывать немалый дискомфорт.
При операциях на ухе возможно поражение лицевого нерва и, как следствие, проявление фациалиса — перекоса лица в одну сторону.
При операции на перегородке носа при достаточно высокой резекции для исправления искривления участка четырехугольного хряща возможны нарушения вплоть до деформации наружного носа, который называется провалом спинки носа.
При операциях по удалению аденоидов без эндоскопического оборудования, когда врач действует «вслепую», нередко возникают рецидивы или осложнения.
Когда и какие анализы нужно делать?
Эндоскопист – врач, который позволяет подтвердить или опровергнуть предварительный диагноз. Он назначает ряд исследований и анализов, чтобы уяснить клиническую картину. Врача-эндоскописта вызвать на дом невозможно, прием проводится в стационарны условиях. Там специалист назначает дополнительную диагностику, позволяющую поставить более точный диагноз. Обычно перед походом к врачу пациентов отправляют на следующие анализы:
- Общий анализ крови.
- Биохимический анализ крови.
- Коагулограмма.
- Анализ мочи.
- Анализ кала.
- Анализ мокроты.
- Уреазный тест.
- Анализ на глисты.
- Анализ на микобактерию туберкулеза.
- Анализ на скрытые инфекции.
Общие показания к эндоскопии
Эндоскопия проводится для оценки определенного участка пищеварительного тракта. Диагностическая эндоскопия может быть первичным методом, альтернативой другим диагностическим процедурам или может подтвердить наличие изменений, выявленных другими методами.
Выполнение диагностической эндоскопии рекомендуется, когда ее результат может изменить подход к последующей диагностике и лечению. Например, диагностика конкретного заболевания или оценка его стадии, сбор материала для гистопатологического исследования, оценка эффективности проведенной терапевтической процедуры.
Абсолютное показание к эндоскопии — необходимость проведения определенной терапевтической процедуры.
Остеопатия для детей
Применяется ли остеопатия для лечения детей? Да, и в некоторых случаях даже показана для лечения маленьких пациентов. Некоторые медикаменты и препараты имеют противопоказания и не могут использоваться для детей, а любое вмешательство должно быть атравматичным и безопасным. В таких случаях подходит остеопатия за счет своих осторожных и легких движений. Часто такие методы применяются даже в первые месяцы рождения .
С какими проблемами обращаются к детскому врачу остеопату?
- головные боли;
- нарушения сна, эпилептические синдромы и прочие проблемы неврологического характера;
- задержка развития;
- гиперактивность;
- дисфункция пищеварительной системы;
- аутизм;
- врожденные или приобретенные нарушения позвоночного отдела, сколиоз, нарушения осанки и др.
- дисплазия тазобедренных суставов;
- ослабленный иммунитет;
- плохое зрение.
Когда противопоказано прохождение исследования ФГДС
Абсолютные противопоказания для проведения ФГДС отсутствуют. При наличии экстренной патологии, угрожающей жизни больного (например, интенсивное желудочно-кишечное кровотечение), исследование выполняется в обязательном порядке, но в условиях стационара при развернутой операционной.
Плановое исследование не проводится в терминальном состоянии пациента (клиническая смерть, кома), в острый период инфаркта миокарда, инсульта головного мозга, в момент гипертонического криза или сразу после его купирования, пациентам с нарушениями свертываемости крови (угроза кровотечения).
Также ФГДС не выполняется больным с острой сердечной или дыхательной недостаточностью, с психическими расстройствами (можно под внутривенным наркозом), при обострении или тяжелом течении бронхиальной астмы, ОРВИ, ангине. Относительными противопоказаниями являются выраженный сколиоз, патология органов средостения, сужение пищевода, стенокардия.
Общие сведения
Эндоскопия – это современный метод осмотра полых внутренних органов через естественные отверстия или операционные разрезы при помощи специальных оптико-волоконных устройств (эндоскопов).
Благодаря расположенной на конце эндоскопа видеокамере эти приборы позволяют оценить состояние внутренних органов, взять прицельную биопсию и контролировать малоинвазивные оперативные вмешательства.
В настоящее время эндоскопические методы часто применяются в диагностических и лечебных целях в гастроэнтерологии, гинекологии, проктологии и хирургии, а также в других отраслях медицины.
Все медицинские эндоскопы подразделяются на:
- Жесткие, которые обычно применяют для малоинвазивных хирургических вмешательств (лапароскопия). Эти небольшие металлические трубки, оснащенные источником освещения и увеличивающим изображение окуляром, дают высокое качество изображения, но не позволяют изучить все участки при осмотре.
- Гибкие, которые применяются преимущественно в диагностических целях, поскольку позволяют исследовать органы в полном объеме, но не отличаются высоким качеством изображения.
В зависимости от целей применения эндоскопы могут быть смотровыми, биопсийными и операционными.
Для обследования детей используются детские эндоскопы с меньшим диаметром.
Ориентируясь на метод фиксирования изображения, эндоскопы подразделяют на:
- фотоэндоскопы, которые выводят полученное изображение на фотопленку;
- телеэндоскопы, передающие изображение на телеэкран;
- киноэндоскопы, фиксирующие изображение на кинопленку;
- проекционные эндоскопы, которые позволяют выводить проекцию изображения на экран;
- видеоэндоскопы, передающие изображение на компьютерный монитор в режиме реального времени.
При проведении некоторых диагностических процедур и всех хирургических вмешательств в эндоскопии также применяются различные эндоскопические манипуляторы.
Эндоскопист – это специалист с высшим медицинским образованием (имеет диплом по профилю «Педиатрия» или «Лечебное дело»), который получил дополнительное образование по специальности «Эндоскопия».
К задачам врача-эндоскописта относятся:
- диагностика различных патологий внутренних органов (выявление новообразований, различных поражений слизистых и т.д.);
- проведение прицельной биопсии;
- проведение лечебных манипуляций (удаление полипов, инородных тел, введение лекарственных препаратов, остановка внутреннего кровотечения и т.д.).
В настоящее время многие оперативные вмешательства носят малоинвазивный характер и проводятся при помощи эндоскопических методов (лапароскопия и др.). Эндоскопист оценивает состояние органа и может сам не оперировать пациента, но оперирующие хирурги должны владеть эндоскопическими техниками.
Что представляет собой процедура?
Возможно проведение ЭГДС как с наркозом, так и без него. У каждого варианта есть свои положительные и отрицательные стороны, сложности и особенности. Рассмотрим каждый способ в отдельности, чтобы более точно понимать все нюансы.
Без наркоза
Подготовительный этап заключается в отказе от пищи в течение 8-12 часов. За несколько дней до начала процесса необходимо отказаться от консервированной, острой, соленой, копченой, вызывающей вздутие кишечника пищи и алкоголя
Важно исключить табакокурение, так как оно может усилить рвотный рефлекс. Не менее необходим правильный психологический настрой.
Пациент должен четко понимать, что с ним будет происходить, быть готовым к неприятным ощущениям и точно выполнять рекомендации специалистов. Перед гастроскопией нужно будет снять все украшения и съемные протезы.
В ходе процедуры пациента попросят лечь на левый бок, оросят глотку анестетиком и поставят специальную капу в ротовую полость. Далее, при введении гастроскопа, врач будет давать указания по вдохам и выдохам для нейтрализации рвотного рефлекса и свободного продвижения аппарата в пищевод.
Неприятные ощущения возможны не только в гортани и пищеводе, для оптимальной визуализации слизистой нагнетается небольшое количество воздуха, что вызывает чувство распирания в желудке. Этот этап длится от 10 до 30 минут.
По окончании манипуляций пациенту необходимо отдохнуть минут 20, не вставая. Воздерживаться от приема пищи 3-4 часа. Не курить, исключить физические нагрузки в течение суток.

Противопоказания к гастроскопии без наркоза:
- Психические нарушения.
- Непреодолимый рвотный рефлекс.
- Ранний детский возраст.
- Повышенная чувствительность, потеря самоконтроля из-за страха.
С применением наркоза
Подготовительный этап схож с вышеописанным, только для безопасного проведения гастроскопии во сне врачу необходимо будет убедиться в отсутствии противопоказаний у пациента к действующему составу и подобрать индивидуально подходящий препарат и дозировку.
Эмоциональное состояние объекта воздействия в данном случае более стабильно, ведь процесс проходит под наркозом, а значит, и волнений будет меньше. Врачу проще проводить все необходимые манипуляции, если больной не боится, не напрягает мышцы гортани и не борется с рвотными позывами.
Пациента укладывают на левый бок, вставляют капу и проводят местную и общую анестезию заранее подобранными препаратами, после обследования и консультации специалиста. Когда начинает действовать наркоз, врач осуществляет процесс.
Гастроскопия проходит быстрее (5-15 минут), а результат более продуктивен и информативен. Клиент просыпается только после окончания ЭГДС и испытывает минимальный дискомфорт. Единственным минусом такого способа является отсутствие осознанного контакта больного с врачом.
Противопоказания:
- Беременность.
- Сердечно-сосудистые заболевания.
- Сужение просвета пищевода и верхнего отдела желудка.
- Индивидуальная непереносимость анестетиков и седативных препаратов.
- Деформационные изменения шейного и грудного отдела опорно-двигательного аппарата.
Последующая реабилитация происходит под наблюдением профессионалов. Они наблюдают за пациентом и контролируют изменения его самочувствия в течение нескольких часов.

Где принимает?
Эндокринологи – редкая профессия, не в каждой районной поликлинике можно найти специалиста по эндокринным нарушениям, чаще всего они ведут приём в областных больницах.
Первичный осмотр, консультация, некоторые виды диагностики – при наличии полиса ОМС проводят бесплатно, но за большинство специфических анализов и лекарственных средств пациенту придётся платить.
Чтобы выбрать хорошего врача, необходимо ознакомиться с лицензиями клиники, отзывами людей, которые проходили курс лечения, значение имеет опыт и квалификация доктора. Записаться на приём или консультацию можно в регистратуре.
Перспективы повышения
Потенциально у врача-эндоскописта есть возможность карьерного роста. Для этого необходимо постоянно повышать уровень квалификации и наработать достаточный практический опыт. Специалист высокого уровня может стать заведующим одного из отделений поликлиники. Целеустремленные личности, настроенные на развитие карьеры могут получить пост заведующего поликлиникой.
Есть еще один вариант профессионального развития эндоскописта, не связанный с практической врачебной деятельностью. Специалист может продолжать обучение в аспирантуре и посвятить свою жизнь научной деятельности в области эндоскопии. На данный момент это востребовано, ведь современная медицина развивается по принципу минимизации хирургического вмешательства в организм человека. Выбрав научную деятельность, врачу-эндоскописту требуется дальше обучаться на клинической кафедре. Кроме свершения новых открытий в перспективной области, после защиты докторской диссертации, аспирант получит докторскую степень и возможность полноценно заниматься научными исследованиями.
Эндоскопист – профессия специфическая. Выбор специальности должен быть хорошо обдуман будущим врачом. Пациенты неохотно идут к врачу-эндоскописту и заранее рисуют негативный образ доктора. И к этому нужно быть готовым. Кроме того, сложная и ответственная должность потребует высокого уровня практических знаний, аккуратности и хирургической точности при проведении манипуляций. Врач должен постоянно профессионально расти, посещать семинары, курсы по повышению квалификации.
Лечением каких заболеваний занимается эндоскопист
С помощью эндоскопического вмешательства:
- останавливают внутреннее кровотечение в ЖКТ, брюшной полости;
- ушивают перфоративные отверстия в пищеводе, при язвенной болезни;
- удаляют доброкачественные и злокачественные опухоли (полипы в матке);
- рассекают спайки в матке, брюшной полости;
- извлекают инородные тела из дыхательных путей в детской отоларингологии, гастроэнтерологии;
- доставляют и устанавливают стенты, для восстановления проходимости пищевода, сосудов;
- вводят лекарственные препараты для местного воздействия.
Некоторые из этих процедур проводятся только в специальных центрах Москвы, эндоскопистами, имеющими специальные навыки и опыт проведения таких процедур.
Виды диагностики, которые назначает невролог
По результатам осмотра и тестов врач может направить пациента на некоторые обследования из этого списка:
- МРТ – обычная или с контрастом, во втором случае точность визуализации нервных структур выше;
- КТ головы;
- эхоэнцефалография;
- ПЭТ (позитронно-эмиссионная томография);
- церебральная ангиография;
- люмбальная пункция;
- УЗ доплеровское сканирование;
- миелография;
- УЗИ позвоночника;
- электронейромиография;
- гаммаэнцефалография;
- лабораторные анализы – клинический и биохимический анализы крови, общий анализ мочи и др.
Как проходит лечение у невролога, какие методы применяются?
Выбор метода лечения зависит от заболевания, его стадии, возраста и общего состояния здоровья больного. Основные методики:
- мануальная терапия;
- разные виды лечебного массажа;
- физиотерапия;
- иглорефлексотерапия;
- БОС-терапия;
- тракционная терапия (вытяжение позвоночника кольцами, блоками, поясами);
- кинезитерапия;
- остеопатия;
- медикаментозная терапия;
- блокады.
Чтобы купировать мышечно-тонические синдромы и боль, назначаются периартикулярные и суставные блокады.
При лечении неврозов, нарушений сна назначаются специальные препараты и психотерапия. К лечению в этом случае подключается психоневролог или психотерапевт.
При сосудистых нарушениях, эпилепсии, сотрясении мозга, последствиях операции и др. применяется медикаментозный метод лечения, то есть основанный на приеме больным прописанных неврологом препаратов.
Лечение всегда индивидуально, при разработке его плана в расчет принимается много факторов. И только при таком подходе пациенты могут рассчитывать на эффективность терапии и ее минимальную продолжительность.
Наиболее часто применяемые методики из вышеперечисленных:
- Мануальная терапия – методы лечения, основанные на воздействии руками. Применяется в основном для терапии внутренних органов и опорно-двигательного аппарата.
- Физиотерапия – индивидуальный подбор физиотерапевтических методик для каждого пациента – температурное, ультразвуковое, электромагнитное, электротоковое, вибрационное воздействие и другие виды.
- Остеопатия – мягкое воздействие на тело пациента, чтобы восстановить биомеханику. В неврологии используется краниосакральная и структуральная остеопатия, которые регулируют соотношение костей и влияют на опорно-двигательный аппарат.
- Иглорефлексотерапия – воздействие сверхтонкими иглами на биологически активные точки тела человека. Также может применяться просто рефлексотерапия – точечный массаж, лазерные методики, холодовое лечение и др.
- Кинезитерапия – пациент работает на специальных декомпрессионных тренажерах, которые снижают нагрузку на суставы и позволяют делать упражнения без боли.
Эндоскоп – главный инструмент эндоскописта
Эндоскоп – специальная аппаратура для исследования внутренних органов. Представляет из себя трубку, на конце которой закреплена небольшая камера. Врач вводит эндоскоп внутрь тела человека через естественные отверстия (в случае необходимости обследования бронх, прямой кишки, органов пищеварительной, репродуктивной и мочевыделительной системы) или через специальные операционные разрезы (при лапароскопии или медиастиноскопии).

Когда инструмент погружен в полость исследуемого органа, камера начинает фиксировать видеоданные и выводить их на компьютер врача. Эндоскопист в режиме реального времени осматривает внутренние органы пациента и делает запись, на основе которой затем можно поставить диагноз и назначить лечение.
Как проводят гистологические исследования?
Чтобы ткань можно было изучить под микроскопом, ее нужно особым образом подготовить. Начинают с того, что образец обрабатывают фиксирующим раствором, в противном случае клетки разрушатся собственными ферментами. Затем ткани придают плотность, заливая ее парафином — получается парафиновый блок.
В таком блоке находится множество слоев клеток, которые накладываются друг на друга, задерживают свет. Из-за этого под микроскопом не получится рассмотреть структуру ткани и отдельные клетки. Чтобы это стало возможно, блоки нарезают очень тонкие, от 1 до 8 мкм, слои с помощью специального инструмента — микротома. Затем проводят окраску — обработку особыми химическими веществами, которые вступают в реакцию с различными молекулами в клетках и окрашивают разные структуры.
После этого патоморфолог (также этого специалиста называют патологоанатомом, клиническим морфологом, гистопатологом) изучает образцы под микроскопом и составляет заключение. Весь процесс занимает около 7–10 дней.
Бывают случаи, когда результат гистологического исследования нужен срочно. Например, хирурги проводят операцию, и им прямо сейчас необходимо получить информацию, чтобы принять правильное решение. В таких ситуациях проводят ускоренную подготовку: образец ткани замораживают, нарезают микротомом и сразу изучают под микроскопом.
Какие заболевания диагностирует эндоскопист
Эндоскопическое исследование позволяет выявить изменения и патологии органов, но поставить диагноз можно только имея полную картину патологического процесса. Врач описывает состояние слизистых, указывает наличие и расположение дефектов.
Так при ФГДС можно обнаружить:
- расширение вен пищевода;
- гиперемию слизистой;
- эрозии, язвы, полипы, опухоли;
- деформацию, стеноз пищевода, пилорического отдела;
- кровотечение из поврежденных сосудов и многое другое.
Данные, полученные эндоскопистом, рассматриваются с учетом анамнеза, жалоб, других анализов, и только после этого ставится диагноз.
Другие специализации
Дифференциации только по полу и возрасту оказалось недостаточно. Поэтому были выделены также доктора, которые специализируются на лечении отдельных групп болезней, относящихся к особо сложным и опасным.
-
Почки.
Уролог, лечащий почки у мужчин, женщин и детей — это нефролог. Этот доктор проводит диагностику и лечение мочекаменной болезни (камни в почках), пиелонефрита, поликистоза почек, гидронефроза, почечной недостаточности и многих других заболеваний почек. Нефролог занимается исключительно консервативным лечением почек. Если нужна операция на почки, он направляет к урологу-хирургу. -
Онкология.
Уролог-онколог — это врач, который проводит консервативное лечение и хирургическое удаление доброкачественных и злокачественных опухолей в органах мочевыделительной системы. -
Туберкулез мочеполовых органов.
Туберкулез может поразить почки, мочеточник, мочевой пузырь, уретру. простату. Диагностикой и лечением таких заболеваний занимаются фтизиоурологи. -
Неотложная помощь, в том числе хирургическая.
Специалисты урологи, работающие в отделениях скорой и неотложной медицинской помощи, принимают пациентов с травмами половых органов, острой задержкой мочи (ОЗМ), при кровотечениях из органов мочевыделительной системы. Урологи-хирурги применяют в своей практике различные виды операций — эндоскопические, лазерные, трансуретральные, лапароскопические, ретроперитонеальные, робот-ассистированные, полостные.
Приобретаемые навыки и умения
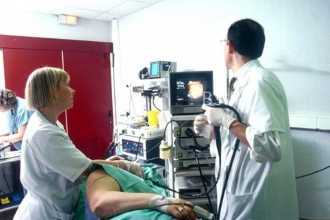 Кроме того, что врач должен освоить навыки общего обследования больного, сбора жалоб и анамнеза, специальность 31.08.70 эндоскопия (ординатура) подразумевает изучение таких умений:
Кроме того, что врач должен освоить навыки общего обследования больного, сбора жалоб и анамнеза, специальность 31.08.70 эндоскопия (ординатура) подразумевает изучение таких умений:
- определение показаний и противопоказаний к выполнению эндоскопических исследований;
- выбор методики анестезии;
- выполнение биопсии в ходе исследования;
- оценка реакции сфинктерных аппаратов в ответ на введение эндоскопа и воздуха;
- определение нозологической формы патологии в зависимости от увиденной картины;
- выявление признаков неотложных состояний и оказание помощи.
Для проведения эндоскопии в ходе ординатуры осваиваются такие навыки:
- проведение анестезии;
- техника выполнения ФГДС, колоноскопии, бронхоскопии, лапароскопии, торакоскопии;
- фиксация материала, полученного в ходе биопсии;
- забор жидкости из обследуемых полостей (плевральная, брюшная).
Эндоскопия — этапы развития метода
Первый полноценный эзофагоскоп жесткого типа был сконструирован уч. Микуличем и Лейтером в 1880 году. Год спустя Микулич первым в мире обнаружил рак желудка с помощью гастроскопа. Однако полностью жесткие эндоскопы были неудобны, а обследование порой заканчивалось осложнениями.
В 1932 году уч. Шиндлер (автор первого учебника по эндоскопии) и Вольф сконструировали полужесткий гастроскоп, значительно снизивший риск перфорации желудочно-кишечного тракта во время обследования.
Следующим шагом стало создание Хиршовицем в 1957 году фиброскопа – гибкого эндоскопа, в котором для передачи света и изображения использовались оптические волокна. Примерно 10 лет спустя были созданы панендоскоп (эндоскоп с осевой оптикой), колоноскоп и дуоденоскоп, позволяющие осуществлять катетеризацию желчных и панкреатических протоков.
Наконец, в 1983 году был разработан первый видеоэндоскоп CCD. Примерно в то же время был построен первый эхоэндоскоп.
В последующие годы конструкция эндоскопов была улучшена: ученые увеличили поле зрения и разрешение изображения, а также разработали эффективную дезинфекцию путем полного погружения оборудования в дезинфицирующий раствор. С 2000 г. была внедрена капсульная эндоскопия.
Врач делает эндоскопию
В последние годы появились методы улучшения изображения, которые дополнительно расширяют диагностические возможности эндоскопии. С другой стороны, развитие неэндоскопических методов диагностики, в основном радиологических, привело к отказу от тех эндоскопических методов, которые можно заменить более безопасными неинвазивными тестами; в основном это касается диагностической лапароскопии и эндоскопической ретроградной холангиопанкреатографии, которая сегодня проводится почти исключительно в терапевтических целях.
Развитие терапевтической эндоскопии непрерывно продолжается с начала 1970-х годов. В 1970 году была проведена первая полипэктомия толстой кишки, а через три года – первая эндоскопическая сфинктеротомия с удалением конкрементов из желчных протоков. Благодаря техническому прогрессу, возможности терапевтической эндоскопии постоянно расширяются, например, при лечении ранних форм рака желудочно-кишечного тракта, и часто превышают пределы, которые еще недавно были доступны для хирургического лечения.






























