Симптоматика заболевания
По правде сказать, симптомы этой болезни схожи со многими другими. Именно поэтому часто пациент не догадывается о том, что он болен, и не придает серьезности собственным ощущениям. Иногда воспаление как бы маскируется под обычную простуду. Появление небольшой боли в пояснице можно принять за переохлаждение или переутомление. Даже врач без проведения полного обследования не сможет поставить точный диагноз, а только предположить его.
Все же о симптомах надо обязательно упомянуть, чтобы вы знали, на что вообще ориентироваться и какой набор ощущений или признаков должен вызвать определенные опасения, послужить поводом для похода к нефрологу. К слову, именно этот врач специализируется на терапии пиелонефрита, но начать обследование можно также с терапевта или уролога.
Итак, основные симптомы данной разновидности заболевания почек включают:
- резкое повышение температуры тела до 38–40 градусов;
- болевые ощущения при мочеиспускании и резкая периодичная либо постоянная ноющая боль в области поясницы. Как правило, она локализована с какой-то одной стороны, но может отдавать в бок, спину и «разноситься» по большей зоне;
- сильная жажда и повышенная потливость;
- отсутствие аппетита с сопровождающим ощущением тошноты и даже рвотой;
- замутнение мочи, появление в ней чего-то похожего на белые хлопья или, на поздней стадии, примесей крови. К тому же моча может начать резко пахнуть, что ранее для пациента не было характерно;
- отечность лица и тела, побледнение кожи;
- общее чувство слабости.
Как видим, симптоматика пиелонефритов совершенно неоднозначна. Острое течение начинается, как правило, очень резко, внезапно. Поднимается температура тела, появляется головная боль, рвота, озноб. Вполне можно подумать на обычное отравление и упустить момент, когда можно вылечить болезнь проще и быстрее всего.
Обратите внимание, что не все симптомы проявляются одновременно и имеют одинаковую интенсивность. В зависимости от состояния иммунитета и других склонностей, каждый пациент переносит по-разному
Если любое болезненное состояние продолжается больше одного дня, обратитесь к терапевту. Помните, что пиелонефрит проще побороть на начальной стадии.
Пиелонефрит у беременных
К несчастью, крайне велика вероятность развития опасного инфекционного почечного заболевания у беременных. Примерно в семи процентах случаев женщина в период беременности заболевает подобным недугом.
Зачастую симптоматика проявляется, начинается со второго триместра. Часто симптоматика не воспринимается серьезно, что и приводит к таким осложнениям, как сепсис, почечная недостаточность и преждевременные роды, анемия. Бактериурия у беременных может протекать без яркой симптоматики, если женщина рожает ребенка не в первый раз. У многодетных матерей, как правило, признаки пиелонефрита проявляются только на поздних стадиях.
Инфекционное почечное заболевание воспалительного характера является очень коварным. Вся проблема заключается в частом бессимптомном протекании болезни. В результате человек своевременно не обращается за медицинской помощью и может пострадать от серьезных осложнений. Нередки случаи смерти беременных от пиелонефрита именно по этой причине.
Осложнения
Как правило, осложнения развиваются на фоне двухстороннего поражения почек, когда отказ сразу обоих органов приводит к возникновению почечной недостаточности. В числе наиболее грозных осложнений также бактериальный шок и сепсис.
Острая форма может перерасти в паранефрит – это воспаление тканей, лежащих около почек, сопровождающееся образованием гноя. Другое возможное осложнение – это развитие множества гнойников в корковом веществе. Они могут перерасти в карбункулы или абсцесс, которые, в свою очередь, приводят к некрозу тканей. При обнаружении гнойной деструкции требуется операция. В противном случае грозит полная потеря почки или летальный исход.
Единственный способ избежать осложнений – вовремя начать лечение. Для этого требуется отправиться на диагностику к урологу при появлении первых беспокоящих симптомов, не дожидаясь появления серьезных проблем.
Наши врачи

Хромов Данил Владимирович
Врач-уролог, кандидат медицинских наук, врач высшей категории
Стаж 36 лет
Записаться на прием

Кочетов Сергей Анатольевич
Врач-уролог, кандидат медицинских наук, врач высшей категории
Стаж 35 лет
Записаться на прием

Перепечай Дмитрий Леонидович
Врач уролог-андролог, кандидат медицинских наук, врач высшей категории
Стаж 41 год
Записаться на прием
Диагностика
Так как острая форма отличается ярко выраженной клинической картиной, то у врачей обычно не возникает затруднений с диагностикой. Терапевт отправляет на прием к урологу или нефрологу, который на первом же осмотре может поставить окончательный диагноз и назначить лечение.
Если у врача есть сомнения, а также для подтверждения диагноза и с целью подбора наиболее эффективного лечения, назначают ряд лабораторных и инструментальных исследований.
Стандартная лабораторная диагностика:
- Общий анализ мочи.
- Для того чтобы оптимальный антибактериальный подобрать препарат для лечения, производят посев мочи на выявление возбудителя, определяют чувствительность к антибиотикам.
- Общий анализ крови.
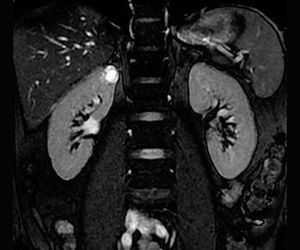
Инструментальное обследование:
- УЗИ почек и мочевого пузыря.
- Экскреторная урография (по показаниям).
- почек (по показаниям).
- почек (по показаниям).
Лечение
Если заболевание протекает без осложнений, то назначается консервативное лечение. В некоторых случаях лечащий врач порекомендует проводить терапию в условиях стационара. Препараты выбирают, исходя из бактериологического исследования мочи. Назначают антибиотики широкого спектра действия. Как правило, врачи стараются выбрать самый эффективный медикамент, чтобы не допустить развития осложнений.
Наряду с приемом антибиотиков требуются мероприятия по дезинтоксикации, которая может нарастать в первые дни заболевания. Назначают препараты для коррекции иммунитета. Если есть выраженная лихорадка, то назначаются жаропонижающие, противовоспалительные препараты. Важный момент: антибактериальная терапия неэффективна при затрудненном оттоке мочи. Поэтому вторичный острый пиелонефрит, появившийся на фоне другого заболевания, начинают лечить только после успешной коррекции основной патологии.
Хроническая форма труднее поддается лечению. Схема терапии принципиально не меняется в зависимости от формы заболевания. Но при хроническом течении стоит рассчитывать на длительный прием антибиотиков. Терапия состоит из трех этапов: устранение причины, поддерживающей патологию, собственно антимикробное лечение, нормализация иммунитета.
Наши услуги
| Название услуги | Цена в рублях |
|---|---|
| УЗИ почек и надпочечников | 2 700 |
| МРТ органов забрюшинного пространства живота (почек и надпочечников) | 7 000 |
- Уретероцеле
- Мочекаменная болезнь
Лечение острого пиелонефрита
Амбулаторное
Традиционно пациентов с ОП госпитализируют и подвергают внутривенной терапии антибиотиками, однако амбулаторное пероральное лечение успешно у 90% больных неосложненным пиелонефритом.
Основные кандидаты на амбулаторное лечение — это молодые здоровые женщины с признаками неосложненного заболевания. Перед принятием решения необходимо убедиться в отсутствии беременности, при которой необходима срочная госпитализация.
При подозрении на ОП до назначения антибиотика рекомендуется провести посев мочи с определением чувствительности к антибиотикам. Однако однократный посев в 20% случаев дает ложноположительный результат. В связи с этим обычной практикой является последовательный троекратный посев, результатов которого придется ждать не меньше недели. Поэтому обычно назначают эмпирическую антибиотикотерапию, не дожидаясь результатов посева. При необходимости лечение корректируют после получения результатов анализа.
Длительность антибактериальной терапии ОП обычно составляет не менее двух недель. Эти рекомендации поддерживает и Американское общество инфекционных болезней — Infectious Diseases Society of America.
Тем не менее при лечении молодых здоровых женщин фторхинолонами (включая ципрофлоксацин и левофлоксацин) курс антибиотикотерапии может быть сокращен до одной недели, а при назначении левофлоксацина — до пяти дней. (Nicolle L et al., 2008 год).
При резистентности к фторхинолонам свыше 10%, а также при неустановленной чувствительности, Американское общество нефрологов (The American Society of Nephrology, ASN) и Европейская ассоциация микробиологии и инфекционных болезней (European Society of Clinical Microbiology and Infectious Diseases, ESCMID) рекомендуют начать лечение с однократного внутривенного введения аминогликозидов или цефалоспоринов III поколения с последующим переходом на пероральную терапию. В таких случаях необходим контроль состояния пациента в течение первых 48 часов антибиотикотерапии.

Стационарное лечение
Решение о госпитализации пациента с острым пиелонефритом принимается на основании факторов, отягчающих течение заболевания, в том числе:
- возраста;
- хронических заболеваний;
- аномалий мочевыводящих путей;
- почечнокаменной болезни;
- сахарного диабета;
- снижения иммунного ответа;
- беременности.
Стационарное лечение включает антибактериальную терапию, контроль анализов мочи и крови, предотвращение осложнений, парентеральное поддержание вод-но-солевого баланса в случае невозможности перорального введения достаточного количества жидкости.
Стационарным больным ОП показано внутривенное введение антибиотиков в течение первых 24–48 часов или до появления клинических признаков улучшения. После этого переходят на пероральную антибиотикотерапию в течение 10–14 дней, включая период внутривенного курса лечения.
Систематический обзор восьми рандомизированных контролируемых исследований у стационарных больных с ОП подтвердил одинаковую эффективность исключительно внутривенного курса антибиотикотерапии и схемы, предполагающей раннее переключение на пероральный прием (Vouloumanou EK, Rafailidis PI, Kazantzi MS, Athanasiou S, Falagas ME, 2008).
Что такое пиелонефрит
Пиелонефрит — воспалительное заболевание почек, относящееся к инфекциям мочевыводящих путей. При болезни поражается преимущественно чашечно-лоханочный аппарат и интерстициальная ткань почек. Чашечки и лоханки представляют собой систему накопления мочи, в лоханку открывается устье мочеточника.
Пиелонефрит — неспецифическая инфекция, то есть заболевание могут вызывать разные микроорганизмы. В острой форме болезнь может угрожать жизни, она способна приводить к деформации структур почки, длительное течение грозит развитием хронической почечной недостаточности. Может поражать как одну, так и две почки.
Статистика
Женщины болеют в 2-5 раз чаще, заболеваемость среди мужчин увеличивается в зрелом возрасте в связи с развитием аденомы простаты. Согласно статистике, острым пиелонефритом в России ежегодно заболевают 9-1,3 миллионов человек, что составляет около 100 случаев на 100 тысяч человек. (О. Лоран, 1999 ). В хронической форме, согласно данным , болезнь переносят 0,82–1,46 на 1000 человек.
Заболеваемость острым пиелонефритом составляет 15-17 случаев на 10000 женщин и 3-4 случая на 10000 мужчин (Czaja CA et al, 2007)
Симптомы пиелонефрита
Острый пиелонефрит обычно начинается со следующих проявлений:
- Лихорадка. Температура не всегда, но часто взлетает выше 39°, характерен сильный озноб.
- Боль в спине. Ее характерная локализация — место, где к позвоночнику прикрепляются нижние ребра (костовертебральный угол). Боль может быть опоясывающей, различной интенсивности.
- Тошнота, рвота. Этот симптом может отсутствовать, выраженность зависит от тяжести болезни. Моча часто мутная, иногда красноватого цвета. Заболевание может сопровождаться циститом, поэтому его симптомы (учащенные позывы на мочеиспускание, боль при мочеиспускании, боль в низу живота) также могут присутствовать.
Боль — характерный симптом острого пиелонефрита.
Сегодня, в эру антибиотиков, неосложненный острый пиелонефрит не является смертельной болезнью. Но приведенные ниже осложненные формы болезни и осложнения несут угрозу жизни.
К осложненным формам относят:
- эмфизематозный нефрит (некроз с образованием пузырьков газа в почке);
- некротический папиллит (деструктивный процесс в почке);
- абсцесс почки (ограниченный очаг гноя);
- карбункул почки (образование гнойного инфильтрата);
- апостематозный нефрит (множество гнойников в корковом веществе почки).
Осложнения острого пиелонефрита:
- сепсис («заражение крови»);
- острая почечная недостаточность;
- рубцевание почки.
Симптомы хронического пиелонефрита часто не очень выражены, люди могут не предъявлять жалоб. Болезнь обычно течет волнообразно, выделяются фазы ремиссии и обострения. Обострение по симптоматике может быть похоже на острый пиелонефрит, но порой его путают с другими заболеваниями (например, простудными) из-за преобладания общих, а не местных симптомов.
Характерные проявления болезни:
- слабость и повышенная утомляемость;
- субфебрильная температура (выше 37, но ниже 38 °C);
- периодическое познабливание;
- плохой аппетит; — ноющие боли в пояснице;
- легкая отечность век по утрам (пастозность);
- повышение артериального давления;
- изменение режима мочеотделения (увеличение объема мочи, больше мочеиспусканий в ночное время);
хроническая почечная недостаточность (может появляться через многие годы течения). Осложнения хронического пиелонефрита:
- прогрессирующая почечная недостаточность;
- гипертония;
- белок в моче (протеинурия);
- фокальный гломерулосклероз (очаги склероза почечных клубочков);
- прогрессирующее рубцевание почки;
- пионефроз (гнойное расплавление);
- ксантогрануломатозный пиелонефрит.
Ксантогрануломатозный пиелонефрит — редкий вид болезни, при которой деструктивные изменения проходят через все ткани почки. Он имеет хроническое течение, обычно развивается на фоне мочекаменной болезни, обструкции мочевых путей или иммунных нарушений. При гистологическом исследовании его иногда путают с раком почки. Лечение хирургическое, орган приходится удалять.
Хронический пиелонефрит иногда долго остается нераспознанным. Болезнь могут путать с ОРВИ, гинекологическими заболеваниями, люмбаго (А.Д. Каприн и соавт., 2002).
Признаки и симптомы
Клиническая картина зависит от формы, стадии болезни, наличия осложнений. Характерными симптомами острого пиелонефрита, являются:
- высокая температура (до 39–40°С);
- тупые боли в пояснице (со стороны инфицированной почки);
- изменения в моче — помутнение, красноватый оттенок (цвет мясных помоев);
- дизурические явления — болезненные частые позывы к мочеиспусканию, рези (наблюдаются, если пиелонефриту предшествовал уретрит или цистит).
Также клиническую картину дополняет симптоматика общей интоксикации:
головные боли;
- снижение аппетита;
- озноб;
- лихорадка;
- общая слабость;
- тошнота, рвота.
Симптомы инфекционного поражения почек схожи с проявлениями других заболеваний — правильный диагноз поставит только специалист. При появлении любых тревожных симптомов, запишитесь на консультацию к врачу.

Диагностика
В центре урологии GMS Hospital для выявления бактериальной почечной инфекции и постановки верного диагноза, используется широкий спектр лабораторно-инструментальных исследований. Комплексная диагностика включает:
- анализы крови (клинический, биохимический).
- анализы мочи (общий, бакпосев на микрофлору).
- УЗИ почек и мочевого пузыря
- мультиспиральная компьютерная томография нативная и с контрастированием
Комплексное обследование позволяет установить точный диагноз и подобрать оптимальное лечение. Какие именно методы потребуются в отдельном клиническом случае, врач решает индивидуально.
Методы лечения
Терапевтическая тактика подбирается учетом всех особенностей течения болезни и может кардинально отличаться. Неосложненные формы лечат консервативно:
- постельный режим, диета и обильное питье;
- рациональная антибиотикотерапия
Продолжительность терапии напрямую зависит от формы болезни — при острой неосложненной инфекции общий срок лечения составляет не более 1 недели, причем большая часть лечения проводится амбулаторно.
При наличии осложнений, преграждающих нормальный отток мочи или запущенных стадиях, сопровождающихся гнойно-деструктивными процессами в паренхиме, проводится хирургическое лечение.
В первом случае, для восстановления пассажа мочи устанавливается мочеточниковый стент или нефростома.
При формировании же абсцесса почки производится его чрескожные пункция и дренирование под УЗ наведением.
Восстановление оттока мочи и дренирование гнойного очага дают возможность провести эффективную антибиотикотерапию и в кратчайшие сроки добиться излечения пациента.
Применение современных минимально-инвазивных хирургических методик позволяет минимизировать объем вмешательства, не травмируя здоровые ткани и в несколько раз сократить время реабилитации.
У вас есть вопросы?
С радостью ответим на любые вопросы
Координатор Татьяна
Профилактика
Для профилактики обострений или повтора болезни необходимо придерживаться следующих рекомендаций:
- избегать переохлаждения;
- ограничить острую, жирную, кислую пищу и алкоголь;
- полностью опорожнять мочевой пузырь при первых позывах;
- тщательно соблюдать личную гигиену;
- вести активную, здоровую жизнь;
- своевременно лечить мочекаменную болезнь, заболевания, нарушающие отток мочи из почки, и мочевые инфекции.
Преимущества лечения в GMS Hospital
В центре урологии GMS Hospital применяется весь арсенал новейших техник консервативного и оперативного лечения пиелонефрита. Обратившись к нам за медицинской помощью, каждый пациент получает:
- мультидисциплинарный подход к терапии;
- лекарственные препараты последнего поколения;
- применение новейших минимально-инвазивных техник, направленных на скорейшую реабилитацию;
- современный безопасный наркоз;
- комплексную терапию — от первичной консультации уролога до регулярных п/операционных наблюдений;
- комфортабельный стационар с уютными палатами;
- минимальный риск п/операционных осложнений.
Для каждого пациента разрабатывается индивидуальный план лечения, основанный на особенностях клинического случая. Если вам нужна подробная консультация по поводу заболевания и методов его лечения, запишитесь на прием к урологу GMS Hospital. Запись на консультацию к специалисту осуществляется в круглосуточном режиме, через форму обратной связи на сайте или по телефону.
Причины хронического пиелонефрита
Непосредственной причиной воспаления в почках является инфекция. Как и при острой форме заболевания, основными возбудителями при пиелонефрите являются условно патогенные микроорганизмы: кишечная палочка (E.coli — 80% случаев), клебсиеллы (3-6% случаев), различные штаммы стафилококка сапрофитного (менее 3% случаев), протей, энтеробактер, энтерококки. Однако при остром пиелонефрите проведенное лечение позволяет быстро искоренить возбудителя из мочевыводящих путей с помощью антибактериальных препаратов без серьёзных последствий. Хронический пиелонефрит в противоположность острому тяжело поддаётся лечению и состоит из чередующихся обострений, приводящих к ещё большему поражению почечной ткани. В некоторых случаях идентифицировать возбудителя не удаётся.
Долгое время было неизвестно, почему у одних пациентов острый пиелонефрит проходит бесследно, а у других сопровождается постоянными обострениями. Ведущую роль имела гипотеза, согласно которой главным фактором развития хронического пиелонефрита было снижение иммунитета. Низкая реактивность организма не позволяет эффективно бороться с инфекцией.
В настоящее время считается, что патологический ток мочи (везикоуретеральный рефлюкс) играет главную роль в развитии заболевания. Мочевой пузырь и его гиперреактивность (дисфункция), хронические очаги инфекции (хронический простатит, хронический цистит, уретриты), врождённые аномалии развития мочевыводящих путей создают дополнительные условия для заброса инфекции восходящим путём по мочеточникам в почку. В норме везикоуретеральный клапан препятствует этому, предотвращая попадание мочи из мочевого пузыря в верхние отделы выделительной системы. Однако у некоторых людей имеется врождённая недостаточность клапанного аппарата. В результате резко возрастает риск восходящей инфекции почки, что и ведёт к частым обострениям хронического пиелонефрита. Возможно двустороннее или одностороннее поражение.
Дополнительными предрасполагающими факторами считаются:
- пол и возраст пациента (у сексуально активных мужчин и особенно женщин хронический пиелонефрит диагностируется чаще);
- беременность (приводит к затруднению оттока мочи и снижению тонуса мочевыводящих путей);
- вирулентность возбудителя инфекции;
- генетическая предрасположенность к заболеванию;
- наличие факторов, нарушающих отток мочи (аденома предстательной железы, нейрогенный мочевой пузырь, стриктуры мочеточников).
При попадании инфицированной мочи в почку возникает воспаление. При этом поражённая часть почечной ткани отмирает, в ней происходят процессы гибели нефронов, являющихся структурно-функциональными единицами органа. Воспаление разрешается замещением некротизированных участков соединительной тканью. С каждой повторной атакой количество утерянных нефронов возрастает, как и выраженность фибросклеротических изменений. Со временем от этого начинает страдать функция почки, так как оставшейся части нефронов не хватает для эффективного удаления токсинов и продуктов обмена. Склеротические процессы нарушают микроциркуляцию, кровообращение в почечной ткани. В ответ на гипоперфузию активируется ренин-ангиотензиновая система, что приводит к почечной гипертензии.
При фибросклеротических процессах в почечных тканях страдает синтез эритропоэтинов (одних из гормонов почки), стимулирующих кроветворение. По этой причине уже глубоко развившийся пиелонефрит часто сопровождается анемией.
Исходом указанных выше процессов является хроническая почечная недостаточность, всегда заканчивающаяся летальным исходом без лечения с помощью диализа или пересадки почки.
Диагностика пиелонефрита
Острый пиелонефрит имеет яркие проявления, обычно он диагностируется после врачебного опроса и осмотра, подкрепленных анализом мочи. С другой стороны, хронический пиелонефрит все чаще протекает латентно и диагностируется при случайных обследованиях.
Наиболее важным лабораторным тестом является анализ мочи. Он может включать:
- тест-полоску на лейкоцитарную эстеразу (для быстрого выявления гноя в моче);
- тест на выработку нитритов (подтверждает наличие бактерий);
- исследование на наличие крови в моче:
- макрогематурия видна при осмотре мочи;
- микрогематурия определяется микроскопически;
- определение белка в моче.
- бактериологический посев мочи (делается на случай, если возбудитель окажется устойчивым к стандартным антибиотикам).
Может потребоваться медицинская визуализация для определения степени повреждения почек, обнаружения причин затруднения оттока мочи, диагностики аномалий почек, дифференциальной диагностики. Применяются:
- компьютерная томография (КТ);
- магнитно-резонансная томография (МРТ);
- ультрасонография;
- сцинтиграфия;
- КТ и МРТ урография.
Причины пиелонефрита
Основным возбудителем пиелонефрита является кишечная палочка, она выделяется в 70-90% неосложненных случаев болезни. Также болезнь часто вызывают золотистый стафилококк, клебсиелла пневмонии, протей, энтерококки, синегнойная палочка, энтеробактер. В большей части случаев инфекция попадает в почки восходящим путем из мочевого пузыря по мочеточникам, закреплению инфекции в почках способствуют перечисленные факторы риска (Choong FX et al, 2015). В таком случае заболевание относится к вторичным пиелонефритам. Кроме того, инфекция в почки может заноситься с кровью и лимфой из других очагов инфекции. Первичным считается заболевание, когда предрасполагающих факторов обнаружить не удается. Но многие специалисты оспаривают существование такой формы.
Нарушение оттока мочи провоцирует развитие пиелонефрита. Основные факторы риска развития инфекции в почках:
- Пол и сексуальная активность. Женщины болеют чаще, поскольку этому способствуют особенности строении мочеиспускательного канала: у них он короче и шире. Увеличивает риск заболевания использование спермицидов, поскольку они нарушают нормальный состав микрофлоры влагалища. У мужчин риск заболевания повышают аденома простаты и анальный секс.
- Беременность. Инфекции мочевого тракта встречаются у 2-8% беременных женщин, в 20-30% таких случаев развивается пиелонефрит.
- Обструкция или затруднение оттока мочи. Случается при опухолях, сужениях мочеточников, конкрементах (камнях в почках) и увеличении предстательной железы.
- Нейрогенное нарушение функций мочевого пузыря. Развивается вследствие поражения спинного мозга, рассеянного склероза, при сахарном диабете и некоторых других болезнях.
- Пузырно-мочеточниковый рефлюкс или заброс мочи из мочевого пузыря в мочеточник часто связан с анатомическими аномалиями. Это состояние часто находят у детей с инфекциями мочевых путей.
К факторам риска также относят:
- пожилой возраст;
- подавленный иммунитет (при сахарном диабете, ВИЧ-инфекции);
- катетеризацию мочевого пузыря;
- цистоскопию (эндоскопическое исследование мочевого пузыря);
- операции на мочевых путях;
- прием некоторых медикаментов.
Хронический пиелонефрит может развиваться самостоятельно, но часто является следствием острого пиелонефрита. Этому способствует следующие факторы:
- не устраненные препятствия для оттока мочи;
- недостаточное лечение острой формы болезни;
- сопутствующие заболевания, которые ослабляют организм и являются факторами риска болезни;
- снижение иммунитета.
ЭПИДЕМИОЛОГИЯ
Заболеваемость острым пиелонефритом составляет 15,7 случаев на 100 000 населения в год, распространённость хронического пиелонефрита — 18 на 1000 населения. Заболеваемость пиелонефритом имеет три возрастных пика.
• Ранний детский возраст (до 3 лет). Отмечают значительное преобладание заболевания среди девочек (8:1).
• Активный репродуктивный возраст (18-35 лет). Сохраняется преобладание женщин над мужчинами (в среднем 7:1).
• Пожилой и старческий возраст. С 60 лет соотношение болеющих мужчин и женщин выравнивается, а после 70 лет пиелонефритом чаще болеют мужчины, что связано с развитием гипертрофических и опухолевых процессов предстательной железы, приводящих к нарушению уродинамики.
Как вылечить пиелонефрит
В российских клинических рекомендациях лечение инфекций почек делится на консервативное медикаментозное и хирургическое . Также большую роль в достижении полного излечения или длительной ремиссии при хроническом течении болезни играет профилактика.
Консервативное лечение
Антибиотики и антимикробные препараты являются первой линией лечения инфекций почек. Препаратами выбора становятся средства, которые избирательно накапливаются в почках и моче и действуют на основных возбудителей инфекций мочевыводящих путей. Их могут назначить в виде таблеток или инъекций, ориентируясь на тяжесть заболевания.
Прием антибиотиков без назначения врача недопустим. Только специалист может определить подходящее средство, опираясь на течение болезни, сопутствующие заболевания и тяжесть состояния пациента. В некоторых случаях для выбора антибиотика выполняется посев мочи и определение чувствительности бактерий к конкретным группам препаратов .
Иногда пиелонефрит сопровождают расстройства мочеиспускания из-за сопутствующих инфекций нижних мочевыводящих путей. Это бывает вызвано спазмом и воспалением. В составе комплексной терапии совместно с антибиотиками врачи назначают безрецептурные препараты, способные уменьшать симптомы нарушений мочеиспускания. Например, для облегчения* состояния при болях в надлобковой области, жжении и резях специалисты могут рекомендовать прием пасты Фитолизин**.
В ее состав входит сгущенный экстракт смеси из девяти растительных компонентов, а также четыре эфирных масла в качестве вспомогательных веществ. Суспензию легко приготовить: 1 чайную ложку средства нужно просто растворить в 1/2 стакана теплой сладкой воды — и полученный раствор готов к применению. Легкость в приготовлении позволяет проводить лечение в любых условиях: дома, на работе, в командировке, в отпуске .
Хирургическое лечение
Оперативные методы бывают эффективны при острой задержке мочи, гнойном поражении почек, закупорке мочевыводящих путей. Также хирургические вмешательства рекомендуют при выявленной рубцовой деформации чашечно-лоханочной системы при длительно протекающем хроническом пиелонефрите с частыми обострениями .
Домашнее лечение
После устранения симптомов острого или обострения хронического пиелонефрита показана длительная профилактическая терапия. В домашних условиях предпочтительно лечение травами. Лекарственные травы могут применяться по отдельности (толокнянка, лист брусники, листья земляники лесной, листья березы, ягоды клюквы, ягоды брусники) или в составе сложных сборов. Из трав делают экстракты, отвары и настои. Можно использовать фитопрепараты в готовых для применения удобных лекарственных формах. Также следует соблюдать немного повышенный питьевой режим — выпивать не менее 1,5–2 л жидкости в день. Специальной диеты при хроническом пиелонефрите вне обострения и при сохраненной функции почек не требуется. При отеках и повышении артериального давления рекомендуется ограничить соль .
Прогноз
Существует два вида выходов из пиелонефрита – полное выздоровление или хронизация состояния. При своевременном лечении прогноз – преимущественно благоприятный. В большинстве случаев облегчение приходит после 3-5 дней лекарственной терапии. Температура тела снижается, боли утихают, общее состояние пациента нормализуется. При благоприятном течении лечения человек покидает стационар через 10-12 дней.
При наличии ремиссии пиелонефрита назначается прием антибактериальных препаратов в течение 6 дней. Когда острый пиелонефрит переходит в хроническую форму и имеются осложнения, прогноз – неблагоприятный. В таком случае высока вероятность возникновения почечной недостаточности, пионефроза, артериальных гипертензий и др.
Очень важно после излечения придерживаться правил, рекомендованных врачом, регулярно сдавать анализы мочи и принимать профилактические меры. Чем раньше пациент обратится за помощью к доктору, тем выше шансы своевременного излечения и отсутствия осложнений
Новое в лечении пиелонефрита
Новые европейские рекомендации по лечению острого неосложненного пиелонефрита:
1) Группа антибиотиков первого ряда – фторхинолоны.
- Препараты выбора – Цефиксим (400 мг в сутки) и Левофлоксацин (0,5-0,75 1 раз в сутки) в таблетках.
- Ципрофлоксацин 0,5-0,75 дважды в сутки и Норфлоксацин 400 мг дважды в сутки сохраняют актуальность только для ранее нелеченных пациентов.
2) Антибиотики 2 ряда (альтернатива) – Амоксиксициллин с клавулановой кислотой (625 мг) 3 раза в сутки. При доказанной посевами чувствительности может использоваться Цефтибутен 400 мг 1 раз в сутки.
3)Пиелонефрит у беременных больше не лечат амоксициллином, а, не зависимо от срока гестации, назначают следующие препараты:
- Цефибутен 400 мг 1 раз в сутки или
- Цефиксим 400 мг 1 раз в сутки или
- Цефатоксим 3-8 г в сутки в 3-4 введения внутримышечно или внутривенно или
- Цефтриаксон 1-2 г в сутки однократно внутримышечно или внутривенно.
4) При тяжелом пиелонефрите, требующем госпитализации терапия в стационаре, проводится карбопенемами (Эртапенем, Миранем) внутримышечно или внутривенно. После того, как в течение трех суток у пациента наблюдается нормальная температура, терапия может быть продолжена пероральными препаратами. Альтернативой карбопенемам становятся Левофлоксацин и Амикацин.






























