Диагностика инфекционных заболеваний легких с помощью рентгена
Рентгенологический метод применяется для диагностики следующих воспалительных заболеваний легких:
- туберкулез;
- воспаление легких;
- бронхит и бронхопневмония;
- абсцесс легкого;
- плеврит и т. д.
Туберкулез легких на рентгене
флюорографииинфекциейиммунитетаВыделяют следующие рентгенологические формы туберкулеза:
- Первичный туберкулезный очаг. Такая картина наблюдается при первом попадании микобактерий в ткань легкого. Первичный очаг является округлой тенью размерами до 12 мм с нечеткими контурами. Корень легкого расширяется из-за увеличения лимфатических узлов. От тени к корню легкого проходят небольшие линейные тени от расширенных лимфатических сосудов.
- Очаговый туберкулез легких. Характеризуется небольшими тенями (до 6 мм) в количестве от 2 до 5 штук. Тени располагаются в верхних сегментах легких.
- Инфильтративный туберкулез. Представляет собой ограниченное затенение легочного поля, соответствующее сегменту или доли легкого. В инфильтрате могут быть полости распада или участки минерализации, поэтому тень отличается неоднородностью и большими размерами.
- Диссеминированный туберкулез. При данной форме туберкулеза по всей площади легочных полей обнаруживаются небольшие тени. Легочной рисунок усилен из-за фиброза соединительнотканных перегородок.
- Кавернозный туберкулез. Образование каверны (полости) происходит в результате разрушения ткани легкого при длительном течении воспаления. Рентгенологически полость описывается как круглый очаг просветления с плотной стенкой толщиной в 1 — 2 мм.
- Туберкулома. Представляет собой одиночную тень на рентгеновском снимке, имеющую большие размеры. Туберкулома выглядит плотной на рентгене, поскольку содержит слизь, лимфатическую жидкость, участки обызвествления.
Воспаление легких (пневмония) на рентгене
бактерийстафилококков, стрептококков и др.Рентгенологическое исследование при воспалении легких выявляет:
- очаги инфильтрации в виде теней различных размеров;
- распространенность поражения (сегмент, доля, одно или оба легких);
- воспаление плевры;
- воспаление бронхиального дерева;
- реакцию со стороны лимфатической системы (расширение корня легкого);
- усиление легочного рисунка.
до 1,5 см
Рентгенологическая картина абсцесса легких
Выделяют следующие рентгенологические признаки абсцесса легких:
- в начале заболевания обнаруживается интенсивное затенение округлой формы;
- впоследствии интенсивность тени уменьшается, она принимает форму кольца, в которой определяется горизонтальный уровень жидкости;
- хронический абсцесс отличается плотной стенкой (3 – 4 мм в толщину), в центре него находится зона просветления и может отсутствовать уровень жидкости.
Плеврит на рентгене грудной клетки
травмыВыделяют следующие рентгенологические признаки плеврита:
- равномерное затенение части легочного поля в зависимости от количества экссудата;
- смещение затенения при выполнении рентгеновского снимка в другом положении тела;
- при воспалении плевры в междолевой щели определяется затенение в виде двояковыпуклой линзы.
от одной трети и болеепункциявоспаления, травмы или опухоли
Коклюш. Рентгенологические признаки
КоклюшвакцинацииКоклюш на рентгеновском снимке характеризуется следующими признаками:
- обширное просветление легочных полей;
- мелкие множественные узловые тени (милиарная коклюшная картина);
- легочной рисунок усилен, разветвлен (приобретает вид кустарника);
- расширение корня легкого.
Прикорневая пневмония: признаки и особые свойства
Данная форма заболевания отличается местом локализации инфекции — она поражает ткани у лёгочного корня, поэтому прикорневую пневмонию очень сложно диагностировать. Различные исследования — рентгеновский снимок, осмотр и выслушивание могут давать разную информацию о месте нахождения поражения. Если это произошло, то скорее всего, у ребёнка прикорневое воспаление лёгких.
Болезнь имеет затяжной характер, она может протекать с ярко выраженными симптомами интоксикации, но так же может их не иметь. Нередко она протекает без нарушений дыхания и хрипов, лишь с незначительным повышением температуры тела. Наличие или отсутствие симптомов зависит, прежде всего от типа возбудителя.
У грудничков можно определить наличие болезни, если кроха часто просит грудь, но сосёт вяло, носогубные треугольник принимает синюшный цвет, в межрёберном пространстве при дыхании у ребёнка втягивается кожа. Если признаки присутствуют, то они проявляются в следующих состояниях:
- сильный, приступообразный сухой кашель;
- выделение большого количества мокроты;
- жёсткое дыхание;
- хрипы;
- ринит;
- першение в горле;
- слабость и озноб в самом начале заболевания.
Показания и противопоказания к рентгену легких
курениеинфекциивирусыпростуды
Показания к рентгенографии легких
кашляхриповболи в грудислабостипотливостиСимптомами заболевания легких являются:
- продолжительный кашель;
- одышка;
- хрипы;
- боли в груди;
- повышение температуры;
- слабость;
- потливость;
- выделение мокроты;
- кровохарканье.
При проведении рентгенографии могут быть выявлены такие заболеваниями легких как:
- пневмония;
- бронхит;
- туберкулез;
- бронхиальная астма;
- эмфизема;
- пневмосклероз;
- отек легких;
- опухоли легких;
- плеврит;
- инфаркт легкого;
- пневмоторакс;
- дыхательная недостаточность и другие.
Противопоказания к рентгену легких
Недостатками метода рентгенографии являются:
- облучение организма;
- канцерогенное и мутагенное действие на клетки организма, особенно в детском возрасте и во время полового созревания;
- недостаточная информативность по сравнению с методами КТ и МРТ.
Противопоказаниями к проведению рентгенографии легких являются:
- детский и подростковый возраст;
- беременность;
- наличие открытых ран и кровотечения в области грудной клетки;
- открытый пневмоторакс;
- легочно-плевральное кровотечение;
- общее тяжелое состояние пациента.
Противопоказаниями при проведении рентгенографии легких с применением контрастных веществ являются:
- наличие аллергии к контрастным веществам в анамнезе;
- активная форма туберкулеза;
- заболевания щитовидной железы;
- сахарный диабет;
- тяжелые заболевания почек и печени.
Показания к проведению рентгена легких детям
Показаниями к проведению рентгенографии легких детям являются:
- повторяющиеся длительные простудные заболевания;
- подозрение на пневмонию;
- проверка эффективности проводимого лечения.
анестезией
Опасность при выполнении рентгена легких
3вмЗвмкЗв1000 мЗввзрыв атомной бомбыпри проведении метода КТ0,03 м3вдо 7 м3в
- система кроветворения;
- половые клетки;
- органы и ткани с интенсивным обменом веществ (щитовидную и поджелудочную железу и другие);
- клетки хрусталика глаза;
- эпителий и слизистая оболочка бронхов, желудка, кишечника.
Доза облучения при рентгеновском исследовании легких
1 мЗвДоза облучения, при проведении рентгена легких, в зависимости от вида используемого рентгеновского оборудования составляет:
- пленочная рентгенография – 0,3 мЗв;
- цифровая рентгенография – 0,03 мЗв;
- пленочная флюорография – 0,5 мЗв;
- цифровая флюорография – 0,05 мЗв;
- компьютерная томография (КТ) –7 мЗв.
Источниками облучения в повседневной жизни являются:
- Солнечная и космическая радиация. Составляет 14% от общего облучения окружающей среды.
- Почва и ландшафт. Составляют 19% от общего облучения окружающей среды.
- Строительные материалы и здания. Составляют 37% от общего облучения окружающей среды.
- Продукты питания. Составляют 17% от общего облучения окружающей среды.
- Медицинские процедуры. Составляют 13% от общего облучения окружающей среды.
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Причины более опасного воздействия рентгена в сравнении с природным облучением заключаются в следующем:
- разовая доза от рентгеновского облучения довольно существенна;
- рентген, выполненный с диагностической целью, воздействует на ослабленный болезнью организм;
- рентгеновское облучение воздействует на организм неравномерно;
- при необходимости повторное рентгенологическое облучение одного и того же органа проводится несколько раз за время лечения.
Сколько времени действителен рентген легких?
Сроки действия профилактического рентгена легких составляют:
- если человек здоров, не курит, ведет здоровый образ жизни, не относится к группам риска – 2 года;
- если человек практически здоров — 1 год;
- для хронических больных, мигрантов, беженцев, переселенцев — 1 год;
- для военнослужащих, работников детских учреждений, роддомов и общепита – 6 месяцев;
- для людей из группы риска (ВИЧ, туберкулез, осужденные) и контактирующих с ними – 6 месяцев.
туберкулез, острая пневмония, рак и других
Этиология (причины) пневмонии
Пневмония возникает при поражении патогенным возбудителем респираторных отделов легких. В 20-30 случаях из 100 возбудителя не удается выявить. Считается, что чаще всего пневмония вызвана пневмококками (если она начинается вне стен больницы), гемофильной палочкой и внутриклеточными возбудителями.
Грамотрицательная кишечная микрофлора вызывает пневмонию чаще всего у лиц, которые проживают в домах престарелых, а не у себя дома. Отдельный вопрос — вентиляторассоциированные пневмонии, развитие которых происходит в заведениях интенсивной терапии. Ранняя вентиляторассоциированная пневмония (начинается на протяжении 2-4 суток после начала искусственной вентиляции легких) чаще всего имеет связь с нозокомиальными грамотрицательными бактериями, которые составляют обычную микрофлору рта.
При иммунодефиците пневмония может быть спровоцирована:
- патогенными грибами,
- цитомегаловирусом,
- атипичными микобактериями.
Возбудителями аспирационной пневмонии в большинстве случаев являются облигатные анаэробы или ассоциации их с грамотрицательной микрофлорой, которая обычно находится во рту и в глотке. Увеличивает риск развития рассматриваемой болезни нарушение кашлевого рефлекса и/или мукоцилиарного клиренса, а также дисфункция альвеолярных макрофагов.
Чем отличается от флюорографии
Рентгеновское и флюорографическое исследование имеют один и тот же принцип, но при диагностике пневмонии предпочтение отдается рентгену.
Флюорография позволяет выявить изменения в тканях легких на ранних стадиях, но не дает достаточно четкой рентгенологической картины для постановки точного диагноза.
Вместе с тем, коэффициент облучения при проведении процедуры гораздо меньше, чем при рентгеновском исследовании, поэтому флюорографию делают в профилактических целях, а рентген – непосредственно для диагностики патологических процессов при наличии соответствующих симптомов.
Классификация и диагностика плевральной жидкости
Объем жидкости в плевральной полости регулируется балансом между гидростатическим и онкотическим давлением в кровеносных сосудах висцеральной и париетальной плевры и лимфатическим дренажом. Норма составляет около 1,0–15 мл. Когда этот баланс нарушается, объем жидкости в плевральной полости увеличивается. Когда объем жидкости достигает 100-300 мл, это можно увидеть на линейной рентгенограмме грудной клетки.
Пункция плевральной полости
После аспирационной пункции плевральной полости в первую очередь оценивают цвет, прозрачность и запах плевральной жидкости. Очень важен характер жидкости: кровотечение (геморрагический плеврит и гематоракс), гнойная или хилозирующая. Плохой запах характерен для эмпиемы плевры, вызванной анаэробными бактериями.
Традиционно жидкость в плевральной полости подразделяется на транссудат и экссудат, диагностические критерии для которых были опубликованы в 1972 году RW Laitas et al. Эти критерии до сих пор используются во многих клиниках по всему миру. Чувствительность критериев составляет 98%, а специфичность – 83%.
- Транссудат. Считается, что транссудат возникает при нарушении баланса онкотического и гидростатического давления. Но, следует иметь в виду возможное попадание в плевральную полость ятрогенной жидкости из-за нежелательной локализации центрального венозного катетера или назогастрального зонда.
- Экссудат. В большей степени вызван воспалительными состояниями, чем необходимыми интервенционными и лечебными процедурами. Воспалительные процессы увеличивают секрецию белка в плевральной полости, так что белок затем перемещается в жидкости. Накапливаясь, он стимулирует дальнейшее развитие процесса.
Экссудат и транссудат
В каких целях проводят рентгенографию
Пневмония представляет собой воспалительное заболевание, которое вызывают патогенные микроорганизмы – вирусы, бактерии, грибки. Симптомы включают повышение температуры до 38-39 градусов, кашель, одышку, хрипы в грудной клетке, ухудшение общего самочувствия. Сложность диагностики пневмонии заключается в том, что вышеперечисленные признаки характерны не только для воспаления легких, но и для других заболеваний – острого бронхита, плеврита, онкологических процессов и т.д.
Рентгеновское исследование основывается на сканировании внутренних органов с помощью специального аппарата, который излучает электромагнитные волны определенной длины. Проходя сквозь ткани человеческого тела, они оставляют на поверхности пленки следы, из которых формируется изображение соответствующего органа. По ней можно определить патологические изменения и составить полную картину разных заболеваний, в том числе воспалительных процессов в респираторных органах.
В число показаний к проведению рентгена грудной клетки входит кашель с обильным отделением мокроты, сильная лихорадка (38-39 градусов), озноб, боли в груди и другие признаки, которые могут свидетельствовать о патологических процессах в органах дыхательной системы.
Существует два основных способа проведения процедуры – обычный (пленочный) рентген и цифровой, который позволяет получить более четкие и информативные снимки, а также снижает рентген-нагрузку на организм. Выбор методики зависит от оснащения конкретного медицинского учреждения – аппараты для цифровой диагностики есть далеко не во всех больницах и поликлиниках.
Как проходит исследование?
Процедура осуществляется в специально подготовленном рентгенологическом кабинете. Предварительно пациент должен снять одежду с верхней части туловища и убрать с исследуемой зоны все украшения из металла. После этого обследуемый занимает место перед щитом, где расположена кассета с пленкой, и плотно прислоняется к нему грудью. Далее следует выполнять рекомендации рентгенолаборанта: сделать полный вдох и на некоторое время задержать дыхание. В это время выполняется снимок. В отдельных случаях диагностика проводится на выдохе.
Рентген проводят в одной или двух проекциях: передней и боковой. При необходимости детального исследования отдельных областей пациент может занимать другие положения. Процедура абсолютно безболезненная и длится не более одной минуты. Готовые изображения с описанием выдаются в течение 15–30 минут, больше времени может потребоваться при проведении серии снимков.
При выполнении рентгеноскопии органов грудной клетки врач-рентгенолог изучает полученные данные в режиме реального времени на экране монитора.
Как лечить в домашних условиях у взрослых
Терапия сложных форм заболевания проводится в условиях стационара. Остаточное лечение бронхопневмонии у взрослых допускается осуществлять в домашних условиях. Как и у маленьких пациентов, ключевой составляющей выздоровления служит фармакотерапия.
Таблица 2. Чем необходимо лечить бронхопневмонию у взрослых
| Группа препаратов | Их роль в лечении бронхопневмонии у взрослых |
|---|---|
| Антибиотики | Подавляют рост живых организмов, которые в большинстве случаев и являются причиной заболевания. Преимущественно назначается сочетание защищенных пенициллинов, цефалоспоринов, макролидов. Выбор конкретного препарата зависит от возбудителя патологии. Весьма эффективны при бронхопневмонии такие препараты, как: Флемоксин Солютаб, Спектрацеф, Фромилид |
| Противовирусные средства | Необходимы для лечения заболевания вирусной этиологии |
| Кортикостероиды | Гормональные препараты, снимающие симптомы и ускоряющие лечение бронхопневмонии у взрослых. Обладают выраженной противовоспалительной активностью, снижают проявления аллергии |
| Муколитики и отхаркивающие средства | Разжижают мокроты и стимулируют ее выведение из дыхательных путей |
| Иммуномодуляторы | Благотворно сказываются на работе иммунной системы |
Рассматривая вопрос о том, как лечить бронхопневмонию, нельзя обойти стороной физиопроцедуры. Пациенту рекомендуют ингаляции, электрофорез, волновое лечение легких, массаж грудной клетки. Для скорейшего восстановления после болезни назначают лечебную физкультуру.
Возбудители болезни
В большинстве случаев пневмония вызывается инфекционными агентами – бактериями, вирусами, грибками.
Бактериальная пневмония находится на первом месте по частоте случаев. Чаще всего ее вызывают грамположительные организмы: пневмококки (40-60 % случаев), стафилококки и стрептококки (от 2 до 5 %). К грамотрицательным бактериям, провоцирующим возникновение воспаления легких, относятся палочки (кишечная, гемофильная), протеи, легионеллы.
Вирусная пневмония возникает под воздействием вирусов гриппа, парагриппа, адено- , коронавируса. Заболевание могут вызывать простейшие микроорганизмы (микоплазма), грибки. Пневмония может быть смешанной (бактериально-вирусной), такой вид патологии наиболее опасен.
Подготовка к исследованию

Перед прохождением диагностики убедитесь в отсутствии противопоказаний
Каких-либо длительных мероприятий подготовка к КТ грудины не подразумевает, для нативного исследования достаточно выбрать удобную одежду без металла, снять украшения. Если предстоит введение контрастного вещества, за 40-50 минут до начала процедуры необходимо неплотно перекусить, что поможет предотвратить или уменьшить вегетативные реакции (легкую тошноту, слюнотечение, головокружение). Пациенты, страдающие сахарным диабетом и принимающие Метформин, по согласованию с эндокринологом должны отказаться от препарата за 48 часов до процедуры. Во время лактации рекомендуют сделать запас молока на два кормления.
Симптомы
По внешним признакам определить у человека одностороннюю или двустороннюю пневмонию невозможно. Например, нередки случаи, когда у пациента с COVID-19 вроде бы нормальное дыхание, имеется лишь высокая температура, однако на компьютерной томографии (КТ) выявляют двустороннее воспаление легких.
Некоторые признаки заболеваний, на фоне которых обычно развивается пневмония, могут указывать на вероятность воспаления легких. К таким симптомам относятся:
- Высокая температура, часто сопровождающаяся ознобом и дрожью. Однако это может быть и субфебрильная температура (не выше 38 градусов по Цельсию). В очень редких случаях при воспалении легких у больного отмечается снижение температуры (как правило, такой симптом редко встречается у пожилых пациентов).
- Сухой кашель, течение которого со временем ухудшается. Со временем могут наблюдаться выделения густой слизи или мокроты.
- Одышка в состоянии покоя или при выполнении физической работы, которая ранее не вызывала одышку. Такой симптом указывает на частичную дыхательную недостаточность.
- Боли в груди при кашле или дыхании.
- Сильное недомогание, слабость.
- Тошнота, рвота – отмечаются в редких случаях.
У людей старше 65 лет пневмония (как односторонняя, так и двусторонняя) может привести к спутанности сознания и изменению мыслительной деятельности.
Когда обращаться к врачу
Специфических симптомов у двусторонней пневмонии нет. Чаще всего симптоматика напоминает простуду или грипп, и при таких признаках люди предпочитают лечиться дома. Однако в настоящее время, когда высока вероятность заражения коронавирусом SARS-CoV-2, при подобных симптомах желательно обратиться к врачу и пройти соответствующую диагностику.
К врачу следует также обращаться в случаях, когда вы испытываете сложности с дыханием, когда отмечается боль в груди при кашле или дыхании. Помните, чем раньше обратиться к врачу, тем выше шансы на успешное лечение пневмоний.
В чем разница между бронхопневмонией и воспалением легких и что хуже
Заболевания встречается довольно часто, но знаний о нем, как правило, недостаточно. Так, многие задаются вопросом о том, что хуже – пневмония или бронхопневмония. Воспаление легких – это «народное» название пневмонии, отражающее суть заболевания.
Рассматривать вопрос о том, есть ли разница между пневмонией и бронхопневмонией, чтобы понять, что хуже, не совсем правильно. Это частично синонимичные понятия, но не без особенностей. Отвечая, чем отличается пневмония от бронхопневмонии, специалисты делают акцент на масштабе терминов. В первом случае речь идет о целой группе патологий, а во втором – об одной разновидности.
Противопоказания
Относительными противопоказаниями к проведению процедуры являются беременность (особенно первый триместр) и тяжелое состояние больного. Однако при наличии характерных симптомов процедура рекомендована всем без исключения, в том числе будущим мамам – для уменьшения негативного воздействия на плод живот беременной закрывают специальным фартуком, который не пропускает рентгеновские лучи. Точно определить пневмонию без рентгеновского снимка практически невозможно – из-за отсутствия специфических симптомов слишком велика вероятность ошибки и неправильного лечения.
Острая пневмония: особенности течения и симптомы
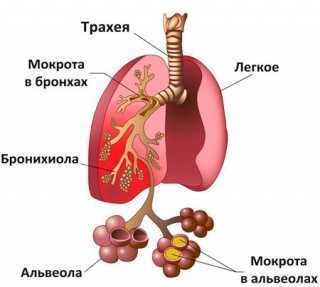 Острая пневмония (pneumonia acuta) — заболевание, имеющее различную этиологию и в зависимости от возбудителя разную симптоматику. Чаще всего эта форма болезни встречается у детей младше 3-летнего возраста. Характеризуется наличием в лёгочных тканях инфильтратов (скопления клеточных элементов с добавлением частиц крови и лимфы) и заполнением альвеол экссудатом с содержащимся в нём нейтрофилами (лейкоцитами, защищающими от инфекционных возбудителей).
Острая пневмония (pneumonia acuta) — заболевание, имеющее различную этиологию и в зависимости от возбудителя разную симптоматику. Чаще всего эта форма болезни встречается у детей младше 3-летнего возраста. Характеризуется наличием в лёгочных тканях инфильтратов (скопления клеточных элементов с добавлением частиц крови и лимфы) и заполнением альвеол экссудатом с содержащимся в нём нейтрофилами (лейкоцитами, защищающими от инфекционных возбудителей).
Причиной острой пневмонии могут быть:
- вирусы;
- бактерии;
- атипичные возбудители.
Пневмония в острой форме может являться как самостоятельным недугом, так и осложнением ранее перенесённых заболеваний. В зависимости от возбудителя, симптомами острой пневмонии могут быть следующие состояния:
- интоксикационные признаки — лихорадка, отсутствие аппетита, слабость и др.;
- при прослушивании обнаруживаются изменения — шумы, хрипы, короткое дыхание и др.;
- рентген выявляет участки инфильтратов в виде затемнений;
- заболевание в большинстве случаев сопровождается кашлем;
- наблюдается дыхательная недостаточность (одышка, учащённое дыхание и др.
Основным располагающим фактором для развития воспаления лёгких является переохлаждение.
Методика проведения рентгеновского исследования легких. Подготовка к рентгену легких
Рентгенологические исследования легких применяются в следующих случаях:
- диагностики заболеваний;
- профилактики заболеваний;
- при травмах;
- определения необходимости и возможности проведения операции;
- осуществления контроля над ходом оперативного вмешательства;
- осуществления контроля над эффективностью лечения.
Как получить направление на рентген легких?
Рентгенологическое обследование легких проводится при подозрении на следующие состояния:
- пневмонию, плеврит;
- туберкулезный процесс;
- опухолевый процесс в легочной ткани и органах средостения;
- сердечную патологию;
- травматические повреждения легких.
Направление на рентгенологическое обследование легких может быть выдано:
- терапевтом ();
- педиатром ();
- пульмонологом ();
- кардиологом ();
- онкологом ();
- травматологом ().
Где проводится рентген легких?
потере сознанияСуществуют следующие типы рентгеновских аппаратов:
- неподвижные рентгеновские аппараты — эксплуатируются только в рентгенологических кабинетах;
- мобильные рентгеновские аппараты (переносные, передвижные) — применяются в палатах, в операционных, на выезде, на дому;
- общесистемные рентгеновские аппараты — позволяют производить обследования всех частей тела;
- специальные рентгеновские аппараты (флюорографические, стоматологические и другие) — предназначены для осмотра конкретных органов и систем.
Что такое рентгенологический кабинет и чем он оборудован?
Рентгенологический кабинет обычно состоит из следующих помещений:
- процедурной комнаты — где размещаются рентген аппараты;
- комнаты управления — где находится врач, проводящий исследование;
- фотолаборатории;
- раздевалки для пациентов;
- помещения для персонала;
- комнаты ожидания.
В рентгенологическом кабинете должно быть установлено следующее оборудование:
- один или несколько рентгеновских аппаратов;
- управляющее оборудование, соответствующее типу рентгеновских аппаратов;
- ширмы и защитные приспособления для пациентов и персонала;
- индивидуальные дозиметры для персонала;
- средства и приспособления для проявления и распечатывания снимков;
- негатоскопы — яркие экраны для освещения пленочных снимков;
- компьютеры для просмотра и хранения результатов исследований.
Как проводится рентген легких?
Пациент должен придерживаться следующей последовательности действий при проведении рентгена легких в прямой проекции:
- дождаться разрешения войти в рентгенологический кабинет;
- предъявить направление врачу-рентгенологу;
- в случае если у пациента длинные волосы, он должен собрать их наверх;
- пациент раздевается и снимает украшения с груди;
- пациент должен оставить мобильный телефон, ключи и другие предметы, которые могут накопить радиацию;
- врач закрывает пациенту защитным фартуком область живота и репродуктивные органы;
- врач устанавливает пациента между лучевой трубкой и принимающим устройством;
- по команде рентгенолога пациент задерживает дыхание на несколько секунд и не двигается;
- по окончании процедуры пациент освобождается от защитных средств, одевается и дожидается описания рентгенографии.
сердцаРентген легких проводят в следующих проекциях:
- прямая;
- переднезадняя;
- правая боковая;
- левая боковая.
Когда проводят рентген легких на дому?
Рентген легких проводится дома следующим категориям пациентов:
- пожилым пациентам;
- инвалидам;
- онкологическим больным;
- маленьким детям;
- больным в тяжелом состоянии;
- больным с инфекционными заболеваниями;
- больным с травмами ног;
- не транспортабельным больным.
Лечение
Принципиально важно определить тактику ведения пациента — должен ли он быть госпитализирован или возможно проведение лечения в амбулаторных условиях. Для этих целей можно использовать шкалу CURB-65/CRB-65, предполагающую оценку ряда показателей (наличие — 1 балл, отсутствие — 0):. C — нарушение сознания
C — нарушение сознания
U — азот мочевины крови более 7 ммоль/л (не учитывается в CRB-65)
R — ЧДД >= 30 в мин.
B — систолическое АД < 90 мм рт ст или диастолическое АД < 60 мм рт. ст.
65 — возраст 65 лет и старше
Расшифровка:
0 баллов — пациент относится к I группе (летальность 1,2 %) и ведется амбулаторно.
1–2 балла соответствуют группе II (летальность 8,15 %), пациенты этой группы подлежат госпитализации с наблюдением и динамической оценкой состояния.
3 балла и выше — пациенты подлежат неотложной госпитализации, летальность в этой группе может достигать 31 %.
Показания
Проводится рентген обычно по показаниям в виде:
- контроля лечения;
- проверки патологических состояний;
- постановки точного диагноза.
Однако, показания для осуществления рентгенографии могут разниться и в зависимости от исследуемой части тела или органа. К примеру, на вопрос о том, как часто делают рентген легких и когда, можно сказать, что необходим он при подозрениях на пневмонию, плеврит, бронхит, туберкулез или рак. Также такого рода диагностику дыхательной системы проводят при одышке, сухом кашле непонятной этиологии, боли в спине и загрудинной области, общей слабости и высокой температуре необъяснимой причины.
Рентгенография пищеварительной системы назначается для оценки толстой кишки и проходимости тонкой, обнаружения инородных тел в желудке, пищеводе или же кишечнике, исключения различных заболеваний ЖКТ, а также подготовки к операции и многого другого. Говоря о мочевыделительной системе, здесь для изучения мочеточника и почек, мочеиспускательного канала и непосредственно мочевого пузыря. Опорно-двигательная – для обследования костей и суставов, а также распознания видимых на снимке деформаций и повреждений, выявления переломов, обнаружения остеопороза, дисплазии, вывихов, новообразований и искривлений. Сердечно-сосудистая – для исследования сердца и сосудов, а также при подозрениях на наличие какого-либо заболевания соответствующей системы, при пороках сердца и нарушенном кровотоке.
В целом, исследования, которые подразумевают рентгеновские лучи, это и такие, как флюорография, ГСГ (гистеросальпингография) и КТ, денситометрия и маммография.






























